Лечение рахита у детей
Лечение рахита должно быть комплексным, своевременным, длительным, индивидуально подобранным. Организуется, как правило, в амбулаторных условиях. Показаниями к госпитализации служат: тяжелые формы рахита, протекающие на неблагоприятном фоне (недоношенные дети, состояние декомпенсации по соматическому заболеванию), необходимость дифференциальной диагностики с рахитоподобными заболеваниями, неэффективность стандартной терапии.
По аналогии с лечением любого заболевания, при рахите оно начинается с ликвидации или ослабления негативного влияния выявленных у ребенка и модифицируемых факторов риска, организации режимных моментов и питания.
На сегодня в мире применяются различные схемы лечения рахита. Единой и признанной на международном уровне программы лечения не существует. Принятый в отечественной педиатрической практике комплексный подход к лечению рахита включает воздействие на ключевые звенья патогенеза в виде устранения дефицита витамина Д, нормализации нарушенного фосфорно-кальциевого обмена, ликвидации метаболических расстройств, коррекции вегетативных нарушений.
Режим дня ребенка с рахитом
Строится с учетом последовательных чередований сна, бодрствования и кормлений в соответствии с возрастным режимом. Во время сна и бодрствования необходимо часто менять положение тела ребенка, периодически выкладывая его на живот, с целью профилактики формирования деформаций патологически измененных костей черепа. В активном периоде заболевания (учитывая гиперестезию) рекомендовано создание охранительного режима (максимально возможное устранение яркого света, громких звуков).
Необходимо достаточное пребывание на свежем воздухе, обеспечение адекватной естественной инсоляции путем организации световоздушных ванн в тени негустых крон деревьев («кружевная» тень) с обнаженными руками, ногами, лицом и покрытой головой (см. раздел по профилактике). Недопустима замена прогулок на улице пребыванием в помещении у окна, на застекленных лоджиях и т. д. Не рекомендовано длительное пребывание обнаженного ребенка под прямыми солнечными лучами – как в период разгара рахита, так и в здоровом состоянии, во избежание манифестации спазмофилии (при наличии рахита), перегревания, солнечных ожогов, повышения риска развития онкологической патологии кожи. В настоящее время искусственное УФО в целях лечения и профилактики рахита у детей также не применяют в связи с риском потенциального канцерогенного эффекта от его воздействия в последующем.
Питание при рахите
Лучшим питанием для детей первого полугодия жизни является грудное молоко. В женском молоке биодоступность и соотношение между кальцием и фосфором оптимальны (2:1), усвоение кальция достигает 75 %, фосфора – 50 % (при искусственном вскармливании – 30% и 20-30% соответственно). При естественном вскармливании необходимо максимально рационализировать питание лактирующей женщины (см. соответствующий раздел «Национальной программы оптимизации вскармливания детей первого года жизни в Российской Федерации», 2011 г.).
При искусственном вскармливании подбирают адаптированные молочные смеси с обогащением по витамину Д. В составе смесей углеводный компонент обычно представлен лактозой, усиливающей всасывание кальция и холекальциферола. В детских молочных смесях допустимо соотношение между кальцием и фосфором в диапазоне 1,2-2,0:1 (см. приложение).
Важно своевременное введение в рацион плодово-ягодных и овощных соков и пюре. При выборе продуктов обращают внимание на содержание в них аскорбиновой кислоты (одного из наиболее активных регуляторов обменных процессов в организме). Рекомендованы овощи и зелень с более высоким содержанием кальция и фосфора (морковь, капуста бело- и краснокочанная, репа, тыква, кабачок, корень и зелень петрушки, шпинат, укроп). Необходимо своевременное введение в рацион творога и яичного желтка (богат витамином Д, кальцием, микроэлементами).
В качестве первого прикорма целесообразно вводить овощные пюре. При введении злакового прикорма предпочтение отдают гречневой, овсяной, а в дальнейшем – и смешанным кашам и вэллингам промышленного производства, обогащенным витаминами и минералами, включая витамин Д. При приготовлении каш в домашних условиях в конце варки рекомендуется добавлять в них ягоды, фрукты, сухофрукты или овощи, что позволяет обогатить их витаминами, минералами и значительно улучшить вкусовые качества. Рекомендовано использование овощного отвара для приготовления каш. Важно добиваться разнообразия в пределах продуктов, приемлемых по возрасту и индивидуальной переносимости. Известно, что рахит легче возникает и тяжелее протекает у детей, получавших избыточное количество однообразных, богатых углеводами продуктов. Это связано с тем, что фитиновая кислота, содержащаяся в злаках, образует с кальцием нерастворимые соли, нарушая его усвоение.
Целесообразно введение в рацион детей адаптированных кисломолочных продуктов (смесей), разрешенных по возрасту и благотворно влияющих на усвоение других веществ (в том числе – солей кальция). В соответствии с регламентированными возрастными сроками введения и индивидуальной переносимостью рекомендованы цельномолочные и кисломолочные продукты промышленного производства, предпочтительно – фортифицированные витамином Д (детское молоко, кефир, «Бифидобакт», «Бифидин», «Заюшка» и др.). 32
Устранение дефицита витамина Д. Нормализация фосфорно-кальциевого обмена
С целью устранения дефицита витамина Д, нормализации фосфорно-кальциевого обмена в лечении рахита у детей применяют широкий спектр лекарственных средств на основе витамина Д, кальция и фосфора.
Характеристика лекарственных средств на основе нативного витамина Д. Лекарственные средства на основе нативных форм витамина Д по своей химической структуре повторяют соединения витамина Д (холекальциферол и эргокальциферол), синтезируемые в коже человека и всасывающиеся в кишечнике, что подразумевает необходимость их последующего (после приема пациентом) метаболизма в соответствующих органах (печень, почки). На белорусском фармацевтическом рынке эти лекарственные средства доступны в виде масляного и водного растворов холекальциферола и эргокальциферола (см. таб. 9). Спиртовые растворы витамина Д не рекомендованы к применению в связи с высоким риском испарения спиртовой основы и развития гипервитаминоза Д. Каждое из представленных лекарственных средств обладает своими преимуществами и активно применяется в лечебных и профилактических целях у детей с рахитом.

Дозирование этих лекарственных средств осуществляется путем отмеривания необходимого количества капель раствора (содержание витамина Д в 1 капле регламентировано). В связи с длительным периодом полужизни циркулирующего метаболита витамина Д в сыворотке крови (4-6 недель) и депонирования его в тканях, лекарственные средства на основе нативного витамина Д могут назначаться не только в ежедневном режиме, но и через день, дважды в неделю, еженедельно. Эта особенность решает проблему с возможным несоответствием требуемой разовой дозы и содержанием действующего вещества (витамина Д) в фиксированном объеме лекарственного средства (например, в 1 капле). На практическом примере это может быть иллюстрировано следующим образом: если пациенту необходима суточная доза в 750 МЕ, а в 1 капле содержится 500 МЕ, то допустимо чередовать прием одной и двух капель попеременно (за 2 дня расходуется 3 капли). Вторым примером может служить замешательство родителей при случайном отмеривании 2-х капель вместо рекомендованной одной (зачастую после этого порция молока или пищи, в которую добавлялся препарат, из-за опасений выбрасывается). В этой ситуации допустимо пропустить прием следующей дозы, употребив случайно отмеренную двойную.
На этом же свойстве витамина Д основано лечение и профилактика «ударным» методом, методом «витаминных толчков», когда рассчитанная недельная (месячная и т. д.) лечебная или профилактическая доза витамина Д вводится одномоментно в пределах этих сроков, а не ежедневно, равномерными частями. Указанный метод применялся в прошлом в отечественной педиатрии, продолжает рекомендоваться и в настоящее время зарубежными специалистами. Сторонники этого метода указывают на низкую эффективность лечения рахита при недостаточной комплаентности (готовности соблюдать рекомендации врача) со стороны пациента и удобство подобного метода введения витамина Д в этой ситуации. Кроме того, зарубежные специалисты располагают широким спектром лекарственных форм витамина Д, включая таковые для парентерального применения. Следует отметить, что подавляющим большинством отечественных и российских специалистов ставится под сомнение физиологичность и безопасность в отношении развития гипервитаминоза Д рассмотренных методов введения лечебных доз витамина Д.
Лекарственные средства на основе активных метаболитов витамина Д. Наряду с используемыми аналогами нативных форм витамина Д, созданы лекарственные средства, дублирующие его активные метаболиты, которые также нашли применение в педиатрической практике. Современная классификация лекарственных средств на основе витамина Д выглядит следующим образом:
- нативные витамины – холекальциферол (аквадетрим, вигантол, витамин Д3) и эргокальциферол (витамин Д2);
- структурные аналоги витамина Д2 (печеночные метаболиты) – дигидротахистерол (тахистин), 25(ОН)Д (кальцидиол);
- активные метаболиты витамина Д – 1-е(ОН)Д3 (альфакальцидол), 1-е-25(ОН)2Д3 (кальцитриол, рокальтрол).
На белорусском фармацевтическом рынке в настоящее время зарегистрированы лекарственные средства на основе нативных форм витамина Д (см. таб. 9), а также активные метаболиты витамина Д (рокальтрол). Активность лекарственных средств на основе витамина Д, как и время начала, длительность их действия, существенно различаются (см. таб. 10).
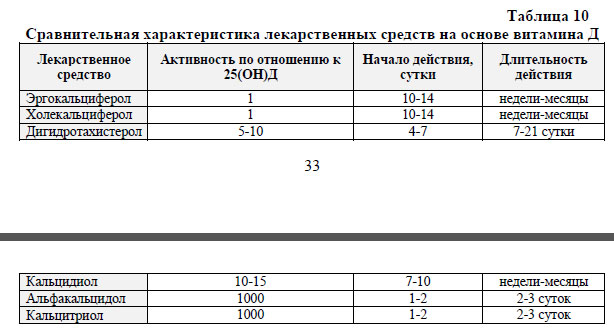
Средства на основе активных метаболитов витамина Д оказывают многоплановое действие: регулируют синтез тканевых факторов роста, коллагена, матриксных белков, увеличивают объем, минерализацию и кортикальный слой кости, восстанавливают ее микроповреждения, улучшают механические свойства, уменьшают болевой синдром, повышают мышечную силу, обладают противовоспалительным эффектом. Наиболее широко у детей применяются средства на основе альфакальцидола и кальцитриола.
Кальцитриол характеризуется более быстрым и коротким действием, узким терапевтическим диапазоном, вследствие чего высок риск гиперкальциемии. Альфакальцидол действует медленнее, что позволяет назначать его 1 раз в сутки. Для превращения альфакальцидола в активный метаболит (кальцитриол) необходимо гидроксилирование в печени. Скорость такого превращения регулируется физиологическими потребностями организма, что, в определенной мере, снижает риск развития гиперкальциемии.
Альфакальцидол эффективен и при различных сопутствующих заболеваниях почек, поскольку не требует почечного гидроксилирования. Может применяться без кальция, однако, добавление солей кальция усиливает эффективность. Лечение активными метаболитами требует лабораторного контроля (кальций крови и мочи) е в начале приема (подбор дозы) и в дальнейшем (во избежание передозировки).
В ряде отечественных и зарубежных руководств можно встретить рекомендации по лечению витамин Д-дефицитного рахита у детей с использованием метаболитов витамина Д (например, лечение кальцидиолом или кальцитриолом в дозе соответственно 10 мкг и 1 мкг в день, на 2 приема, в течение 3-4 недель, с последующим переходом на профилактическую дозу). Следует отметить, что в соответствии с «Practical guidelines for supplementation of Vitamin D and treatment of deficits in Central Europe» (2013 г.) активные метаболиты витамина Д (аналоги) не рекомендованы для лечения дефицита витамина Д, а должны применяться в лечении хронической почечной патологии, сопровождающейся нарушениями гидроксилирования витамина Д.
Дозирование, схемы и длительность приема лекарственных средств на основе витамина Д. В течение длительного времени отечественными и российскими педиатрами применялись принципы назначения и дозирования витамина Д, изложенные в Методических рекомендациях Министерства здравоохранения СССР «Профилактика и лечение рахита у детей раннего возраста» (1990 г.). В соответствии с этими рекомендациями, иными документами (например, научно-практической программой «Дефицит кальция и остеопенические состояния у детей: диагностика, лечение, профилактика», г. Москва, 2006 г.), сложившейся практикой до настоящего времени применялись основные принципы назначения и дозирования витамина Д при лечении рахита, которые представлены ниже.
Наличие у ребенка неспецифических начальных клинических признаков рахита (в виде раздражительности, беспокойства, потливости, облысения затылка)
при отсутствии костных изменений не является показанием для назначения лечебных доз витамина Д.
Подбор лечебных доз витамина Д проводится в соответствии с особенностями клинической картины рахита, степенью его тяжести и динамикой заболевания. Дозы и длительность терапии рахита вариабельны и зависят от многих факторов, в том числе – от индивидуальных особенностей организма.
- Для лечения витамин Д-дефицитного рахита применяется витамин Д в дозе от 2000 до 5000 МЕ/сут на протяжении 30-45 дней. Лечение рекомендуется начинать с дозы 2000 МЕ с постепенным ее увеличением до индивидуальной лечебной дозы под контролем пробы Сулковича (проводят до начала лечения, а затем каждые 7-10 дней е в процессе лечения). При резко положительном результате пробы витамин Д отменяют. Дозу в 5000 МЕ/сут назначают только при выраженных костных изменениях. С.В. Мальцев (1997 г.) предложил следующую схему дозирования витамина Д в зависимости от степени тяжести заболевания: суточная доза витамина Д при I степени рахита – 1000-1500 МЕ в течение 30 дней, при II степени – 2000-2500 МЕ в течение 30 дней, при III степени – 3000-4000 МЕ в течение 45 дней.
- После достижения клинического эффекта (проявляется нормализацией мышечного тонуса, исчезновением краниотабеса и вегетативных расстройств, отсутствием прогрессирования костных деформаций, началом прорезывания зубов) и нормализации лабораторных показателей (щелочная фосфатаза, кальций, фосфор в крови) переходят на профилактическую дозу витамина Д (400-500 МЕ), которую ребенок получает ежедневно в течение первых 2-х лет жизни и зимой на 3-ем году.
- Детям из групп социального риска, из категории часто и длительно болеющих, возможно проведение противорецидивного курса специфического лечения рахита спустя 3 месяца после окончания основного курса в аналогичных дозах в течение 3-4 недель.
- При возникновении у детей, больных рахитом, сопутствующих острых заболеваний (ОРВИ, пневмония) витамин Д следует отменять на период лихорадки, а затем вновь возобновлять в лечебной дозе (доза не увеличивается) до нормализации лабораторных показателей, улучшения клинических и рентгенологических признаков рахитического процесса.
- Выявление в процессе лечения у ребенка (особенно при наследственной отягощенности по мочекаменной болезни) снижения антикристаллобразующей способности мочи, положительной пробы Сулковича, стойкой оксалатной и/или фосфатной кристаллурии служит основанием для коррекции дозы витамина Д.
- Противопоказаниями к назначению витамина Д являются: идиопатическая кальциурия (болезнь Вильямса-Бурне), гипофосфатазия, органическое поражение ЦНС с симптомами микроцефалии и краниостеноза.
Важнейшим недостатком существовавшего последние десятилетия подхода являлось применение в лечебных целях средств на основе витамина Д без соответствующего лабораторного подтверждения его дефицита.
Принятие решений о назначении лечебных доз витамина Д, их отмене, как и многонедельный прием этих средств пациентом, осуществлялись, основываясь на клинических данных, а также результатах лабораторных тестов, лишь косвенно отражающих дефицит/избыток витамина Д. Безусловно, нельзя забывать о разных технических возможностях в прошлом и настоящем - лабораторная оценка концентрации витамина Д в крови стала доступной практическому врачу относительно недавно. Однако даже в современных условиях специалисты продолжают игнорировать этот краеугольный аспект.
Именно этот факт с сожалением констатировал профессор С.В. Мальцев в бурной профессиональной дискуссии о рахите, развернувшейся на страницах журнала «Педиатрия». По его мнению обсуждение рекомендаций о дозировании и длительности применения препаратов витамина Д и его метаболитов без определения 25-гидроксивитамина Д, как важнейшего маркера обеспеченности организма, следует считать несостоятельными. Нельзя не согласиться с мнением авторитетнейшего специалиста и не отметить при этом, что подобный объективный подход к назначению витамина Д в течение многих лет рутинно внедрен в зарубежную клиническую практику и нашел свое отражение в многочисленных клинических руководствах и консенсусах.
Современные подходы к применению лечебных доз витамина Д у детей
В 2013 г. было разработано и опубликовано современное международное практическое руководство, регламентирующее основные принципы профилактики, диагностики и лечения дефицита витамина Д для различных групп населения стран Центральной Европы («Practical guidelines for supplementation of Vitamin D and treatment of deficits in Central Europe»). Одним из основных положений этого документа является обязательность лабораторного подтверждения статуса обеспеченности организма витамином Д (см. таб. 8) – как в целях диагностики витамин Д-дефицитных состояний, так и для решения вопроса о начале, длительности, дозировании, контроле безопасности лечения средствами на основе витамина Д.
Согласно этому документу при уровне 25(ОН)Дtotal менее 20 нг/мл (что соответствует дефициту витамина Д) рекомендованы следующие лечебные дозы лекарственных средств на основе витамина Д (при избыточной массе тела/ожирении пациента применяют дозы, близкие к верхним границам указанного диапазона):
- новорожденные дети (в возрасте до 1 месяца) – 1000 МЕ/сут;
- дети 1-12 месяцев – 1000-3000 МЕ/сут;
- дети 1-18 лет – 3000-5000 МЕ/сут.
Общая нагрузочная доза 300 000 МЕ и выше не рекомендуется даже в случае лечения тяжелого дефицита. Длительность лечения составляет 1-3 месяца и зависит от степени тяжести дефицита витамина Д. После достижения пациентом лабораторно подтвержденных целевых концентраций обеспеченности витамином Д (30-50 нг/мл, оптимальный статус) назначается поддерживающая доза лекарственного средства. Целесообразно повторно определить концентрацию 25(ОН)Дtotal спустя 3-4 месяца после ее нормализации, а затем контролировать 1 раз в 6 месяцев, особенно – при наличии у ребенка описанных ранее факторов риска. В процессе лечения осуществляют мониторинг сывороточных концентраций кальция, фосфора, активности общей щелочной фосфатазы, количественное определение кальциурии (расчет кальций-креатининового коэффициента).
Применение лекарственных средств на основе кальция, фосфора
Наряду с витамином Д, при лечении рахита по показаниям курсами применяются лекарственные средства на основе кальция, особенно – недоношенным детям, детям, находящимся на естественном вскармливании.
В практике используются изолированные (отдельно кальций от витамина Д), комбинированные (кальций с витамином Д) и комплексные (кальций и витамин Д в сочетании с другими витаминами и минералами) лекарственные средства на основе кальция (см. приложение). Принципы их рационального применения в педиатрической практике также приведены в приложении. При их назначении необходимо знать и учитывать разное содержание элементарного кальция в его солях: наименьшее – в глицерофосфате, глюконате, лактате кальция, максимальное – в карбонате и цитрате кальция (см. таб. 11). Исходя из этого, в клинической практике предпочтительно применение лекарственных средств на основе солей с максимальным содержанием элементарного кальция. Очевидно, что рекомендуемые во многих руководствах средства на основе солей с минимальным элементарным содержанием кальция (например, глюконат кальция в дозе 0,25-0,75/сут, глицерофосфат кальция в дозе 0,05-0,1/сут), как в таблетированном, так и в жидком виде, хоть и разрешены к применению в раннем возрасте, но не обеспечивают должного клинического эффекта при их применении.

В настоящее время на белорусском фармацевтическом рынке зарегистрирован достаточно широкий спектр кальций- и витамин Д-содержащих лекарственных средств, включая таковые на основе карбоната и цитрата кальция (см. приложение). Существенной проблемой является использование этих средств в раннем детском возрасте, поскольку это не отражено в их инструкциях по применению (например, «Кальций-Д3-МИК» отечественного производства зарегистрирован с 12 лет, «Кальций-Д3 Никомед» е с 3-х лет, «Кальцемин» – с 5 лет).
В научно-практической программе «Дефицит кальция и остеопенические состояния у детей: диагностика, профилактика, лечение» (г. Москва, 2006 г.) содержатся рекомендации по применению комбинированных витаминно-минеральных комплексов «Кальций-Д3 Никомед» и «Кальций-Д3 Никомед Форте» в лечении рахита у детей раннего возраста, что основано на опыте успешного и безопасного их применения. Сходные рекомендации представлены профессором Н.А. Коровиной с соавторами по лечению и профилактике остеопении и остеопороза у детей этими комплексами, начиная с раннего возраста (см. таб. 12).
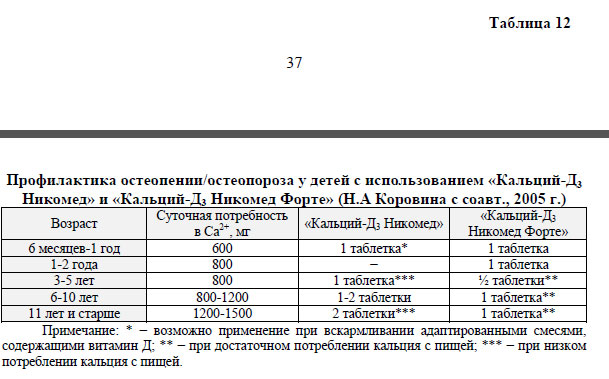
Учитывая наличие у специалистов острой потребности в применении в раннем детском возрасте лекарственных средств на основе кальция с высоким элементарным его содержанием, необходима организация его выпуска отечественными производителями, регистрация на фармацевтическом рынке соответствующих зарубежных средств либо разрешение строго обоснованного назначения имеющихся на фармацевтическом рынке средств в режиме «off label».
Для коррекции дефицита фосфора у детей с рахитом можно в течение 3-4 недель применять донаторы фосфата – глицерофосфат кальция, фитин, остеогенон (последний содержит 178 мг кальция и 82 мг фосфора, а также стимуляторы роста костной ткани в одной таблетке, ограничен по возрасту применения с 6 лет в связи с таблетированной формой выпуска).
Для улучшения усвоения солей кальция и фосфора, повышения реабсорбции фосфора в почечных канальцах и усиления обызвествления хрящевой ткани показано (при наличии технической возможности ее приготовления) применение цитратной смеси (Ac. citrici 2,0-3,0; Natrii citrici 3,5-4,0; Aq. destillat. ad 100) е по 1 чайной ложке, 3 раза в день, курсом на 10-15 дней. Лимонная кислота способствует поддержанию кислой реакции в кишечнике, образует растворимый и легкоусваиваемый комплекс цитрата кальция.
Ликвидация метаболических нарушений и коррекция вегетативных расстройств
В остром периоде рахита и во время интеркуррентных заболеваний особое значение имеет применение антиоксидантов. Оправдано использование токоферола в дозе 5-10 мг/сут (в 2-3 приема), в изолированном виде или в сочетании с витамином С в дозе 25-50 мг/сут, а также с витамином А в дозе 1650 МЕ/сут.
Детям с проявлениями белково-энергетической недостаточности, низкой прибавкой массы тела показано применение оротата калия (оротовая кислота, кроме общего анаболического эффекта, усиливает синтез кальцийсвязывающего белка в энтероцитах) – за 1 час до кормления, из расчета 10-20 мг/кг/сут, разделив на 3-4 приема, в течение 3-5 недель. Вместо оротата возможно назначение лекарственных средств на основе левокарнитина (элькар, карнитон) из расчета 30-50 мг/кг/сут в течение 4-5 недель (детям раннего возраста назначают 20% водный раствор по 4-12 капель 3 раза в день, в течение 1 месяца).
Для нормализации функции паращитовидных желез и уменьшения вегетативных нарушений рекомендован аспаркам (панангин) из расчета 10 мг/кг/сут, 1-2 раза в день, внутрь или 1% раствор сернокислой магнезии из расчета 10 мг/кг магния в сутки, в течение 3-4 недель. При этом следует учесть, что лекарственные средства, содержащие магний, должны приниматься минимум через 2 часа после приема средств на основе кальция, что позволяет избежать их взаимодействия. С целью стимуляции энергетического обмена пациентам с фосфопеническим вариантом рахита рекомендуется введение АТФ (по 0,5 мл внутримышечно, 1 раз в день, на курс 15-20 инъекций),
После окончания медикаментозного лечения детям старше 6 месяцев назначают бальнеотерапию в виде лечебных ванн. Солевые ванны (2 столовые ложки морской соли на 10 литров воды с температурой 35-36 градусов) рекомендуются вялым, пастозным, малоподвижным детям, имеющим мышечную гипотонию. Первая процедура не должна длиться более 5 минут. Проводят их через день, всякий раз завершая процедуру ополаскиванием пресной водой. Курс лечения состоит из 8-10 процедур. Хвойные ванны (1 чайная ложка жидкого или 1 полоска брикета хвойного экстракта на 10 литров воды с температурой 36 градусов) особенно показаны детям с повышенной нервной возбудимостью. Первая ванна продолжительностью 5 минут, затем время удлиняется до 8-10 минут. Процедура повторяется ежедневно, на курс – до 15 ванн.
По мере стихания процесса (но не ранее 2-3 недель от начала терапии) назначается массаж и лечебная гимнастика длительностью до 1,5-2 месяцев, что способствует ускоренному восстановлению тонуса мышц, предупреждает развитие нарушений осанки и плоскостопия.
Авторы:
- А.С. Почкайло, к.м.н., доцент кафедры поликлинической педиатрии ГУО «Белорусская медицинская академия последипломного образования», руководитель Республиканского центра детского остеопороза;
- В.Ф. Жерносек, д.м.н., профессор, заведующий кафедрой поликлинической педиатрии ГУО «Белорусская медицинская академия последипломного образования», главный внештатный детский аллерголог Министерства здравоохранения Республики Беларусь, руководитель Республиканского центра детской аллергологии;
- Э.В. Руденко, д.м.н., профессор, руководитель Минского городского центра остеопороза и болезней костно-мышечной системы;
- Н.В. Почкайло, ассистент 2-ой кафедры детских болезней УО «Белорусский государственный медицинский университет»;
- Е.В. Ламеко, клинический ординатор кафедры поликлинической педиатрии ГУО «Белорусская медицинская академия последипломного образования».
| Педиатр в Минске Почкайло Алексей Сергеевич | Ревматолог, терапевт в Минске Руденко Эмма Владимировна | Жерносек Владимир Федорович |
Рахит и рахитоподобные заболевания у детей: профилактика
Рахит – заболевание детей раннего возраста, при котором в результате дефицита витамина Д нарушается фосфорно-кальциевый обмен, процессы костеообразования и минерализация костей.
Первое клиническое описание рахита или «английской болезни» датируется ХVII веком и принадлежит английскому врачу Глиссону. Он же изменил название «английская болезнь» на рахит.
Рахит встречается во всех странах мира, но наиболее часто в тех, где отмечается недостаток солнечного света, от которого зависит образование в организме витаминов группы Д. Основными из них являются витамин Д2 – эргокальциоферол и витамин Д3 – холекальциоферол, Первый организм получает с пищей. В небольших количествах он содержится в растительном масле, рыбьем жире, маргарине, яичном желтке. Второй – образуется путем фотохимического синтеза в коже под воэдействием ультрафиолетовых лучей. До недавнего времени считалось, что эти два пути поступления в организм витамина Д равноценны. Однако с помощью высокочувствительных методов установлено, что более 90% витамина Д синтезируется в коже и только 10% поступает с пищей. При недостаточной инсоляции, обусловленной особенностями климата (частые туманы, дожди, задымленность атмосферного воздуха) интенсивность синтеза витамина Д снижается.
В организме, путем сложных превращений в печени и почках, витамин Д преобразуется в активные метаболиты, которые регулируют всасывание солей кальция и фосфора в тонком кишечнике и отложении их в костях.
Рост костей, скорость их перестройки наиболее высоки в раннем детском возрасте. Потребность в солях кальция и фосфора значительно возрастает. Недостаток витамина Д в этот период приводит к уменьшению всасывания этих солей в кишечнике. В результате процесс синтеза костной ткани, рост костей, их минерализация нарушаются. Возникает рахит.
Рахит развивается обычно у детей, имеющих те или другие факторы предрасположенности. К ним относятся: время рождения (чаще болеют дети, рожденные с июля по декабрь), большая масса тела при рождении (более 4 кг), недостаточное пребывание на свежем воздухе, раннее искусственное вскармливание неадаптированными молочными смесями, заболевания кожи, печени, почек, синдром нарушенного всасывания, частые острые респираторные инфекции. Определенное значение имеет возраст матери (<17 лет и >35 лет), токсикозы беременности, дефекты питания во время беременности и лактации, осложненные роды, неблагополучные социально-экономические условия. Сочетание этих факторов определяет сроки возникновения и тяжесть рахита.
В результате нарушения обмена кальция и фосфора, дефицита витамина Д появляются изменения не только со стороны костной ткани ребенка, но и со стороны нервной системы, многих внутренних органов. Начальные признаки рахита (снижение аппетита, нарушения сна, потливость) могут появиться в конце первого начале второго месяца жизни. Это вегетативные нарушения. За ними следуют изменения со стороны центральной нервной системы: беспокойство, повышенная возбудимость, вздрагивание при громком звуке и ярком свете. Появляется «облысение затылка», потоотделение с характерным кислым запахом, снижается тонус мышц, появляются запоры.
Длительность начального периода рахита колеблется от двух-трех недель до трех-четырех месяцев. Зависит от условий жизни ребенка и лечения. При устранении причин, приведших к рахиту, под влиянием лечения заболевание может закончиться выздоровлением через несколько недель. При отсутствии лечения болезнь прогрессирует. Появляются признаки поражения костной системы: размягчение теменных костей, податливость черепных швов. На ребрах в области костно-хрящевых соединений появляются утолщения – «четки» У детей с ранним возникновением рахита поздно закрываются роднички, прорезываются зубы, которые часто имеют дефекты эмали. У таких детей рано появляется кариес. После 6-7 месяцев увеличивается нагрузка на позвоночник. При наличии рахита может формироваться сколиоз, деформируется грудная клетка, кости таза, искривляются нижние конечности (Х-образные или О-образные ноги). Выраженные изменения со стороны нервной системы, костные деформации приводят к задержке моторного развития: дети поздно начинают сидеть, ходить.
Деформация грудной клетки, слабость дыхательной мускулатуры способствуют возникновению заболеваний верхних и нижних дыхательных путей. Гипотония мышц кишечника нарушает моторику желудочно-кишечного тракта – появляется склонность к запорам, вздутие живота. Могут образовываться грыжи (паховые, пупочные).
Перенесенный в раннем возрасте и нелеченный рахит оставляет после себя стойкие костные деформации черепа, нижних конечностей, позвоночника. У таких детей может отмечаться задержка роста, рано появляется близорукость.
Профилактика рахита складывается из антенатальной и постнатальной. Антенатальную неспецифическую профилактику рахита следует начинать задолго до рождения ребенка. Беременная женщина должна соблюдать режим дня. Отдых должен быть достаточным днем и ночью. Необходимо находиться на свежем воздухе не менее 2-4 часов ежедневно. Полноценное питание беременной женщины, содержащее в достаточном количестве витамины и микроэлементы, является неотъемлемой частью антенатальной профилактики рахита.
Беременным женщинам из группы риска (нефропатии, сахарный диабет, ревматизм и др.) необходимо дополнительное назначение витамина Д в течение 6-8 недель начиная с 28-32 недели беременности.
Постнатальная профилактика рахита в первую очередь включает организацию правильного питания ребенка. Наилучшим для него является грудное вскармливание.
При отсутствии грудного молока рекомендуются современные адаптированные смеси, содержащие сбалансированное соотношение кальция и фосфора, витамин Д.
Постнатальная неспецифическая профилактика рахита включает обязательное закаливание ребенка. Для чего используются ежедневные, в любую погоду прогулки на свежем воздухе. Не заменимы лечебная гимнастика и массаж.
Постнатальная специфическая профилактика рахита проводится витамином Д. Минимальная профилактическая доза для здоровых доношенных детей составляет 500 МЕ в сутки. Эта доза назначается ребенку с 3-4 недельного возраста в осенне-зимне-весенний период на первом и втором году жизни. Особое внимание за соблюдением профилактических мер предпринимают в отношении детей из группы риска. К ним относятся:
- недоношенные и маловесные дети;
- родившиеся с признаками морфо-функциональной незрелости;
- с синдромом мальобсорбции;
- с судорожным синдромом, получающие противосудорожные препараты;
- со сниженной двигательной активностью (парезы, параличи, длительная иммобилизация);
- получающие неадаптированные смеси;
- с отягощенной наследственностью по нарушениям фосфорнокальциевого обмена;
- из двоен или от повторных родов с малыми промежутками между ними.
Специфическую профилактику рахита лучше всего проводить водным раствором витамина Д3,который имеет значительное преимущество перед масляным: он быстро всасывается из желудочно-кишечного тракта, его эффект более продолжительный и сохраняется в течении трех месяцев после назначения. Препарат удобно дозировать, т.к. одна капля раствора содержит около 500 МЕ холекальциоферола.
Противопоказанием к назначению профилактической дозы витамина Д может быть органическое поражение центральной нервной системы с симптомами микроцефалии и краниостеноза, идиопатическая кальциурия и гипофосфатазия.
Целью лечебных мероприятий при рахите является нормализация фосфорно-кальциевого обмена, ликвидация дефицита витамина Д3. Доза определяется врачом и зависит от степени активности и тяжести процесса.
Успехи в области профилактики рахита витамином Д в развитых странах привели к исчезновению тяжелых форм «английской болезни». Однако полной победы над рахитом нет. Добавление витамина Д в продукты детского питания не является окончательным решением проблемы профилактики рахита, т.к. адаптированные молочные смеси не содержат многих других антирахитических факторов, которые имеются в женском молоке.
Поэтому лучшая профилактика рахита заключается в грудном вскармливании и назначении профилактических доз витамина Д.
Напечатана в журнале «Здоровье и успех»


