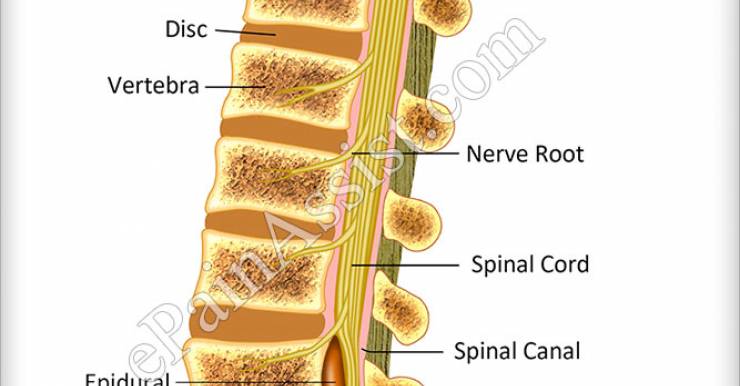
Врачебные ошибки онкогинекологов
«Раннее выявление рака спасает жизнь» (тезис ВОЗ)
Чем раньше поставлен правильный диагноз и начато лечение онкозаболевания, тем больше шансов на благоприятный результат. При изучении причин ошибок в диагностике рака органов женской репродуктивной системы установлено, что они связаны в основном с отсутствием онкологической настороженности и недостаточной подготовкой врачей. Нередко молодые специалисты «грешат» из-за отсутствия должной практики, а доктора со стажем — из-за пренебрежения специальными методами исследования, полагаясь лишь на опыт. В соответствии с законодательством к врачам, умышленно или неумышленно, по халатности либо низкой квалификации допустившим погрешности в постановке диагноза, с учетом тяжести последствий, могут быть применены меры дисциплинарной или уголовной ответственности.
«Врачебное дело»
Уголовное дело, в ходе которого специалисту предъявляется обвинение в преступлении, связанном с профессиональной деятельностью, принято называть «врачебным делом». Поводом для его возбуждения могут стать факты формального, бездушного отношения к больным, безответственность при организации и проведении профилактических осмотров. Неиспользование всего арсенала возможностей для оказания необходимой медпомощи расценивается как халатность.
Статистика погрешностей при диагностировании онкозаболеваний органов женской репродуктивной системы, их последствий, применяемых мер дисциплинарной и уголовной ответственности в республике не ведется, что затрудняет анализ причин допущенных ошибок, оценку эффективности мер по борьбе с такими явлениями и не способствует кардинальному улучшению ситуации.
Показательно дело по обвинению медработников одной из ЦРБ в преступно халатном исполнении врачебного долга. По заявлению больной Н., ей не была оказана необходимая помощь при симптомной миоме, на фоне которой возник рак тела матки, распознанный лишь в критической фазе развития. В течение предшествующих 3 лет Н. побывала на приемах у разных гинекологов, которые почему-то, проигнорировав ее жалобы на слабость, головокружение, наличие кровянистых выделений, соответствующего лечения не назначили.
Предварительным следствием установлено, что Н. — медсестра гинекологического отделения — 2 раза в год проходила медосмотры. Страдала цереброкардиальной формой гипертонической болезни II степени, бронхитом, анемией. Акушерами-гинекологами диагностирован «фиброматоз матки». В предшествующие 3 года Н. 4 раза лечилась в терапевтическом отделении, но в ее амбулаторной карточке стояло 15 штампов «здорова» за подписями 5 гинекологов.
В последний год трижды подтверждались «фиброматоз» и «пост-геморрагическая анемия». Однако углубленного гинекологического исследования не проводилось. Диагностическое выскабливание было предпринято только после усиления ациклических кровотечений и постгеморрагической анемии. Гистологически выявлена аденокарцинома. В областном онкодиспансере выполнена лапаротомия. При ревизии органов брюшной полости и малого таза установлены увеличение матки до размеров 9-недельного срока беременности, сливные метастатические очаги на брюшине малого таза, параметральная клетчатка инфильтрирована с двух сторон, что делало операцию невыполнимой. Заключительный диагноз: рак тела матки IV стадии.
Областная судмедэкспертиза пришла к выводам:
1. При правильно организованном наблюдении и обследовании в условиях ЦРБ с учетом жалоб больной и онкологической настороженности врачей можно было своевременно установить диагноз рака тела матки на ранней стадии заболевания.
2. Длительные маточные кровотечения, приводившие к значительной анемизации, указывали на необходимость своевременного диагностического выскабливания слизистой полости матки.
3. Записи в истории болезни «здорова» без осмотра больной не соответствовали ее объективному состоянию.
4. Несвоевременное обследование пациентки привело к запоздалому обнаружению злокачественной опухоли в критической стадии заболевания, исключающей не только хирургическое, но и лучевое лечение.
Руководство УЗО вынесло строгие выговоры руководителям и лечащим врачам медучреждения, поставив вопрос об их служебном несоответствии. Если бы родственники больной потребовали дальнейшего судебного разбирательства, наказание было бы еще строже.
Тайна за семью печатями?
Одна из этических проблем онкогинекологии — целесообразный объем информации о характере заболевания и лечении, предоставляемый больным и их ближайшим родственникам.
Традиция ограничения объема информации об онкологическом заболевании для пациентов продиктована стремлением оградить их от психологического стресса, который чреват неблагоприятными последствиями: от иммунодепрессии до суицида. Обосновывая необходимость операции, больным сообщают о якобы предраковых заболеваниях. Сложнее объяснить назначение лучевой или химиотерапии. Особые деонтологические сложности возникают при выявлении онкозаболеваний у медработников, хотя «ложь во спасение» зачастую охотно воспринимается большинством, предпочитающим не знать диагноза и полностью полагающимся на лечащих врачей...
Больная С. (44 года) направлена в наш НИИ с диагнозом: плоскоклеточный рак шейки матки IB стадии с локализацией опухоли в эндоцервиксе. Пациентку проинформировали о развившейся у нее дисплазии шейки матки. В поликлинике НИИ «деонтологическую легенду» подтвердили, сообщив, что больной рекомендовано оперативное лечение. За год до этого женщина повторно вышла замуж; она пожелала лечиться по месту проживания.
В течение последующих 18 месяцев чувствовала себя удовлетворительно, работала. Затем контактные кровянистые выделения усилились, появились боли в левом бедре. При повторном обращении в НИИ установлена IIIB стадия рака шейки матки, на что больная заявила: если бы ей прямо сказали о диагнозе, она не отказалась бы от операции. Проведенное в полном объеме сочетанное лучевое лечение эффекта не дало. Через 2 года больная умерла.
У нас никто не сомневается в необходимости деонтологической легенды, однако опыт лечения онкобольных в экономически развитых странах говорит иное. Признается аксиомой сообщать не только родственникам, но и больным о злокачественных опухолях. Такое требование содержится в западных руководствах по судебной медицине и онкологии. В газетах США можно найти подробнейшее описание операции по поводу рака толстой кишки у экс-президента, сведения о числе метастазов в регионарных и удаленных лимфатических узлах при расширенной мастэктомии у его жены.
Лечение онкобольных в западных странах связано с точными финансово-экономическими расчетами. Качество медпомощи, ее соответствие диагнозу и степени распространения рака контролируется страховыми компаниями. Многие пациенты к оценке действий врачей привлекают юристов. Предъявляются миллионные иски, и если судом установлены факты ошибочного диагноза, нерадикальной операции, «перелечивания», удаления неизмененных органов, тяжелых осложнений после лучевой и химиотерапии, врачу грозят серьезная материальная ответственность и потеря работы. Жесткий юридический контроль над медициной оправдан. Он позволяет поддерживать высокое качество лечебной помощи.
Немало «врачебных дел» связано с переливанием несовместимой по группе или резус-принадлежности крови; абортами вне медучреждений (в том числе в медкооперативах, не имеющих специальной лицензии); с оставлением во время операции инородных тел в брюшной полости (ответственность за это возлагается не только на хирурга, но и всю бригаду, включая ассистентов и операционную сестру).
Ошибки и просчеты
Грубейшей ошибкой врачей является неоказание своевременной медпомощи при угрожающих жизни состояниях: проффузных маточных кровотечениях, перитоните и кишечной непроходимости. Опасные маточные кровотечения случаются при местно-распространенном раке шейки и тела матки, саркоме, субмукозных и «рождающихся» фиброматозных узлах, пузырном заносе и хорнокарциноме. Длительное выжидание и консервативная трансфузионная терапия не останавливают кровотечение, что приводит к развитию синдрома диссеминированного внутрисосудистого свертывания. Операция, предпринятая по ургентным показаниям, у большинства больных устраняет источник кровотечения. Если же опухоль технически неудалима (например, при раке шейки матки III стадии), кровотечение устраняется с помощью эмболизации внутренних подвздошных артерий.
Типичная ошибка — длительное выжидание при пельвиоперитоните, осложняющем лучевую терапию гинекологического рака. Источниками тазового, а затем и разлитого перитонита могут стать пиосальпинкс, перекрут ножки опухоли яичника, некроз фиброматозного или саркоматозного узла, перфорация матки при зондировании, диагностическом выскабливании или внутриполостной гамма-терапии. Промедление с операцией часто обусловлено стертой клинической картиной заболевания, когда отсутствуют классические симптомы раздражения брюшины и лейкоцитоз, а преобладают тахикардия и парез кишечника. Каждый час задержки с ургентной операцией по поводу перитонита резко сокращает шансы больного на излечение.
Особого внимания заслуживают больные с послеоперационной механической непроходимостью кишечника. Если релапаротомия выполняется не в первые часы после клинических проявлений, а на стадии развития перитонита и почечно-печеночной недостаточности, прогноз всегда сомнителен. Несвоевременная помощь онкогинекологическим больным при названных состояниях ставит под сомнение не только профессионализм врача, но и организацию лечебной помощи в стационаре вообще.
Для онкогинеколога важно четко обосновать диагноз и план лечения и зафиксировать в истории болезни. Больную следует ознакомить с предполагаемым объемом операции и его возможным изменением при лапаротомии. Необходимо получить ее согласие не только на операцию, но и на ее объем (заверенное ее подписью).
Вот фрагмент наблюдений автора, входившего в состав IV экс-пертной комиссии (в 90-х годах прошлого столетия).
Больная Н. (54 года) госпитализирована в НИИ онкологии им. профессора Н.Н.Петрова (Санкт-Петербург) по поводу миомы матки и ациклических маточных кровотечений на протяжении 2 лет. Гистологически в соскобе эндометрия выявлена железисто-кистозная гиперплазия. Назначен курс гормонотерапии (оксипрогестерона капронатом по 500 мг внутримышечно 3 раза в неделю в течение 3 мес.). Через 2 мес. больная обратилась в поликлинику с жалобами на продолжающиеся маточные кровотечения. К этому моменту она получила 12 г оксипрогестерона капроната. При цитологическом исследовании эндометриального аспирата установлена атипическая гиперплазия эндометрия. В процессе обследования в стационаре института обнаружено увеличение симптомной узловатой миомы матки до 10-недельного срока беременности. Произведено повторное диагностическое выскабливание слизистой оболочки полости матки. Гистологически выявлена высокодифференцированная аденокарцинома эндометрия на фоне аденоматоза. Предложена операция, показанием к которой явился рак эндометрия на фоне атипической гиперплазии и миомы матки.
С больной проведена 2-часовая беседа о методе лечения. Ее по-ставили в известность о наличии у нее миомы матки и предрака эндометрия. Однако из деонтологических соображений не сообщили о раке эндометрия. Таким образом, согласие на операцию исходило из представления о безуспешности гормонального лечения предрака матки, сочетающегося с миомой. Пациентка потребовала, чтобы ее срочно прооперировал профессор, и дала письменное согласие на хирургическое вмешательство. Она была информирована и о том, что в предполагаемый объем операции включена экстирпация матки с придатками; но при этом лечащий врач не потребовал у больной подписи (такая форма согласия на операции тогда не практиковалась).
Из разреза по Пфанненштилю произведена лапаротомия, выполнена экстирпация матки с придатками. В ходе операции установлены узловатая миома матки, кистозное изменение яичников. В полости удаленной матки обнаружены полиповидные разрастания эндометрия. При гистологическом исследовании операционного препарата выявлены миома матки, внутренний эндометриоз, эндометрий с железами индифферентного вида, эндоцервикоз, фолликулярные кисты яичников, текафиброма левого яичника, папилломатоз правого яичника.
Послеоперационный период протекал без осложнений. При пересмотре гистологического заключения по материалам соскоба, полученного до операции, диагноз высокодифференцированной аденокарциномы был признан ошибочным. Гипердиагностика обусловливалась необычным патоморфозом железистой гиперплазии под влиянием прогестинотерапии.
Морфологическая гипердиагностика исследования соскоба эндометрия, проведенная на консилиуме морфологов через месяц после выписки больной из стационара, не повлияла на определение показаний к операции и ее объем. 54-летней пациентке с ациклическими маточными кровотечениями, быстро растущей миомой матки при отсутствии рака эндометрия была показана такая же экстирпация матки с придатками, тем более что гормонотерапия оказалась неэффективной.
Правильность выбора объема хирургического вмешательства подтвердилась и при пересмотре операционного препарата эксперт-ной комиссией. В связи с неадекватным поведением за несколько дней до операции больная была осмотрена психоневрологом. Назначена седативная терапия. Как выяснилось в дальнейшем, больная в течение 15 лет состояла на учете у районного психиатра по поводу истероидной психопатии, ипохондрического синдрома с паранойяльно-сутяжническими тенденциями.
Она писала жалобы в медицинские и судебные инстанции о неправильном лечении и требовала материальной компенсации, неоднократно обращалась в горуправление здравоохранения, Минздрав, районную, городскую и союзную прокуратуры с требованием возбудить уголовное дело против врачей гинекологической клиники в связи с неоправданным назначением операции и ее неправильным объемом. В жалобах она указывала, что хирургического вмешательства можно было избежать или ограничиться надвлагалищной ампутацией с оставлением придатков и шейки матки. Жаловалась, что лишилась «эротической зоны» в области шейки матки, возможности продолжения репродуктивной функции (54 года, в анамнезе 19 искусственных абортов!), требовала привлечь врачей к уголовной ответственности, а ей — назначить ежемесячную денежную компенсацию. Пациентка располагала ксерокопиями истории болезни и морфологических заключений, предоставленных ей одним из сотрудников института. Особое внимание фиксировалось на якобы умышленно сфальсифицированном диагнозе рака эндометрия.
Специально созданной комиссией городского управления здравоохранения были подтверждены гипердиагностика рака, правильные показания к операции и ее объем, но морфологу и лечащему врачу были объявлены выговоры. Медкомиссия, назначенная союзным Минздравом, одобрив в целом диагностику и лечение больной, констатировала необоснованность удаления правого яичника и шейки матки. Тенденциозный вывод не получил подтверждения ни одной из независимых экспертиз. Он отражал тогдашнюю практику министерства: по жалобе наказать «стрелочника».
Это положило начало многолетним расследованиям районной, городской и союзной прокуратур. Последовали многочисленные допросы врачей, очные ставки, экспертизы меддокументации, цитологических и гистологических микропрепаратов. Ни одна из судебных инстанций не нашла оснований для возбуждения уголовного дела. Но процесс разбирательства многих надолго выбил из колеи. Он привлек внимание к необходимости крайне осторожного и внимательного обращения с психически больными. Одна из проблем врачей — недостаточная осведомленность о длительности и характере психического недуга пациентки. До операции они не знали, что их подопечная состоит на учете в психоневрологическом диспансере.
Вывод из сказанного выше: необходимо заручаться письменным согласием пациентов на хирургические вмешательства и их объемы, предусмотренные во врачебных заключениях, с указанием возможных вариантов в зависимости от операционных находок и данных экспресс-биопсии. Это оградит от необоснованных претензий.
Вопрос о разных представлениях врачей и больных относительно предполагаемого объема операции не так прост. Существуют медицинские критерии целесообразности устранения яичников и шейки матки при доброкачественных гинекологических опухолях (миома матки, цистаденома яичников). В частности, в репродуктивном возрасте (до 45 лет) следует стремиться к щадящей хирургии. Удаление же неизмененных яичников у женщин молодого возраста может стать поводом для судебного иска. В пременопаузе оптимальный объем операции должен устанавливаться индивидуально, а в постменопаузе рекомендуется экстирпация матки с придатками. Таков медицинский стандарт, хотя больная вправе сама принять решение.
В любом случае, перед оперативным лечением необходимо обсуждать с подопечными предполагаемый объем вмешательства, взвешивать все «за» и «против». Пациенты должны быть проинформированы о последствиях оставления шейки матки и яичников в постменопаузе, чреватого их малигнизацией. Если согласия на предложенный объем планового вмешательства не получено, а врач абсолютно уверен в его необходимости, он поступит правильно, вообще отказавшись от хирургического лечения...
И об ошибках, допускаемых при гистологическом исследовании соскоба эндометрия. Необходимо учитывать возможность гипер- и гаподиагностики при исследовании соскобов и биоптатов при начальных стадиях гинекологического рака. Поэтому там, где это возможно, желательно сопоставлять результаты различных методов исследования: цитологического, гистологического, эндоскопического (гистероскопия) и рентгенологического (гистероцервикография), учесть данные УЗИ.
В конфликтных ситуациях основная ответственность ложится не на морфолога, а на хирурга. В приведенном примере морфологическая ошибка не повлияла на лечебную тактику, но это пришлось многократно доказывать на медкомиссиях и в судебных инстанциях.
Наконец, нельзя не упомянуть о роли негативных взаимоотношениях медперсонала, вследствие чего возникают многие судебные дела. Речь идет не о явных нарушениях врачебного долга, а о конфликтных ситуациях. В вышеизложенном примере в заявлениях пациентки использовались сложные медицинские термины, прилагались ксерокопии медицинской документации. Ясно, что все это происходило не без «помощи» медработника. Поэтому ведение тяжелых онкологических больных, особенно психически неуравновешенных, может быть более успешным в атмосфере доброжелательности, царящей в медучреждении.
| Вишневская Екатерина Ефимовна |
Боль терпеть нельзя. Как в Беларуси помогают больным на последней стадии рака

В 2017 году от рака в Беларуси умерли более 17 тысяч человек. Безусловно, многим из них и их родным оказывали паллиативную помощь. Когда онкологическая болезнь прогрессирует и вылечить ее уже нельзя, пациенту, которому осталось не так много, очень важно прожить этот отрезок жизни достойно.
Ольга Мычко сегодня депутат Палаты представителей и на общественных началах Генеральный секретарь Белорусского общества Красного Креста. Она 11 лет была главным врачом больницы паллиативного ухода «Хоспис», создав это учреждение фактически с нуля. Это было первое такое учреждение в стране для взрослых. Ольга Мычко рассказала СМИ, как работает система паллиативной помощи, почему онкобольным нельзя терпеть боль и что мы можем улучшить.
«В Беларуси 73% пациентов, нуждающихся в паллиативной помощи, — онкобольные»
— Мы часто слышим это выражение — «паллиативная помощь». Но что это такое?
— Это помощь любому человеку, у которого есть проблемы со здоровьем. Прежде всего эта помощь нужна для того, чтобы обеспечить человеку качество жизни. Эта помощь состоит из четырех компонентов и включает в себя медицинский аспект. Ведь если мне больно или меня тошнит, то какое же это качество жизни?
Паллиативная помощь состоит и из социального аспекта: простыми словами, важно, чтобы у человека была крыша над головой, чтобы ему было не холодно, чтобы была еда. Еще два аспекта паллиативной помощи — психологический и духовный. Как бы то ни было, мы все — люди духовные, и нам есть о чем подумать, когда мы знаем, что жизнь скоро закончится.
Термин «паллиативная медицинская помощь» в белорусском законодательстве появился в 2014 году. Это и можно считать датой, когда направление стало самостоятельным, фактически выросло из волонтерского и факультативного направления. И основной момент в дефиниции «паллиативная медицинская помощь» то, что все сервисы, которые должны обеспечивать качество жизни человека и его окружения, притягиваются к медицинской помощи. Медицинская помощь здесь как гвоздь программы.
В паллиативной медицине специалист вникает в проблемы человека, а не диагноза. Потому что в такой помощи нуждаются и онкобольные, и пациенты с сахарным диабетом, люди после инфаркта и инсульта… По европейской статистике, 377 человек на 100 тысяч населения нуждаются в паллиативной помощи. В Беларуси 73% таких пациентов составляют онкобольные. Поэтому у нас паллиативная помощь взрослым и началась с помощи пациентам с онкологическими заболеваниями.
Рак — это уникальная болезнь. Люди даже больше боятся не заболеть, а испытывают страх перед мучительной смертью. С другой стороны, человек, зная, что у него последняя стадия рака (когда уже провели все возможное лечение, а болезнь все равно прогрессирует, и дают прогнозы, сколько ему осталось), еще может подготовиться к уходу. У него есть время завершить все свои дела, проститься и извиниться.
За рубежом паллиативную помощь на терминальной (последней. — Прим. СМИ) стадии заболевания называют помощью в конце жизни — end of life care. И эта система в первую очередь подразумевает контроль симптомов: чтобы человека не тошнило, ему не было больно, у него не зудело и не воняло, чтобы человек мог нормально спать, общаться с близкими людьми, иметь приятное окружение и, самое главное, сохранить свое достоинство. Даже в такой ситуации человеку важно быть автономным и сохранить за собой право принимать решения, иметь право выбрать место, где ему быть: в больнице или дома, когда для этого созданы определенные условия. Потому что если я хочу быть дома, значит, кто-то должен мне подать воды, помочь с гигиеной, поменять тот же памперс, адекватно обезболить.
— Что сегодня есть в стране для взрослых в плане паллиативной медицинской помощи?
— У нас работают 15 хосписов и стационарных учреждений паллиативной помощи. Сегодня это больше 320 коек на всю страну.
— Это мало?
— Мировой норматив — 50 коек на 1 млн человек, этот норматив актуален и для нас. Получается, что сегодня в Беларуси 41,1 койка на 1 млн человек. Но это без коек дневного пребывания, а у нас же есть еще и такие отделения — 30 коек, куда пациенты могут приходить в течение дня, а вечером уходить домой.
И на самом деле, не надо сегодня всех укладывать на койку, когда у нас есть ресурсы и возможность организовать оказание помощи дистанционно или с периодическим контролем пациента на дому. Ведь в стране работают девять патронажных служб. То есть на 400 тысяч населения у нас есть один врач, пять медсестер и психолог. И уже врач после знакомства с пациентом может расписать ему лечение и отдать его под опеку выездной службы.
— Девять патронажных служб и 15 хосписов на всю страну — неужели этого достаточно, учитывая, как растет количество онкобольных…
— Оно растет, но и онкологи тоже знают, что делать с симптомами пациента в плане паллиативной помощи. Они тоже с этим работают.
— Мы с вами живем в Минске, и здесь возможности одни, но как организована паллиативная помощь в регионах?
— В каждой области есть внештатный специалист по паллиативной помощи и структура оказания этой помощи. В основном люди, нуждающиеся в такой поддержке, обращаются за обезболиванием. И система выстроена так, что участковый терапевт обязан знать, как лечить боль и как правильно назначить это лечение. Другое дело, что у некоторых врачей может быть страх перед тем, как назначить сильное наркотическое обезболивающее онкобольному. Но если человеку больно? Ведь есть признаки, как оценить эту боль и определить, симулирует пациент или нет. При онкологическом заболевании обмануть трудно.
«Чем больше терпишь боль, тем больше этот костер разгорается»
— Если взять онкобольных, которые нуждаются в паллиативной помощи, кому может понадобиться обезболивание?
— Болевые синдромы могут появиться уже на первой стадии заболевания. Иногда причиной обращения к врачу и является боль. От 75% до 100% пациентов с последней стадией рака имеют в той или иной степени выраженные болевые синдромы. И эта боль просто анальгином не лечится. Из практики работы хосписа, которым я руководила 11 лет, около 95% больных нуждались в лечении боли.
— Как оценить силу боли, которую могут испытывать онкобольные?
— Боль оценивается по шкале в десять баллов. Как правило, роды — это восемь баллов. Если человек не спит ночью из-за боли, мы говорим, что это боль выше трех баллов. Боль в десять баллов сравнивают с ситуацией, когда во время автокатастрофы происходит размозжение конечностей, ты теряешь сознание, но еще успеваешь прочувствовать, как болит. Так вот у онкобольных боль может достигать десяти баллов.
Самое главное, боль терпеть нельзя. Онкологическая боль коварна тем, что чем дольше ты ее терпишь, тем больше этот костер разгорается, тем больше включается других антистрессовых систем защиты в организме человека. Но легче потушить маленький костер, чем большой пожар.
— Я читала, что по итогам доклада международного Комитета по контролю над наркотиками, среднее медицинское потребление наркотических средств на 2009 год у нас составляло 156 условных доз на один миллион человек в сутки. При этом в европейских странах речь шла про тысячи. Изменилось ли что-то в этом плане?
— Ситуация изменилась. По данным за 2016 год у нас 456 условных доз. Как видите, продвинулись значительно. И честно говоря, страна препаратами обеспечена. Но вопрос в том, пользуются ли ими врачи. Среди медиков существует опиоидофобия: мол, назначу препарат, а потом мне за это что-то будет. Но если вы назначили лекарство по показаниям, и для этого есть вся нормативная база, вам ничего за это не будет.
С другой стороны, есть опиоидофобия и со стороны пациента. Часто родные больного со слезами просят не назначать наркотические обезболивающие и говорят, что человек из-за этого станет наркоманом. Люди не понимают разницу, когда наркотическое вещество действительно может быть опасным в плане зависимости.
Человек, у которого боль, никогда не станет наркоманом, потому что доза лекарства адекватна боли. Техники подбора обезболивающих препаратов, особенно наркологических, предполагает титрование, когда лекарство добавляют по чуть-чуть, чтобы человек не чувствовал боли.
— Но то, что чаще стали использовать обезболивание, — это хорошо?
— Это очень хорошо, потому что когда начинал работу минский хоспис, у нас кроме морфина в инъекциях не было ни одного неинвазивного наркотического лекарства. То есть не было ни таблеток, ни пластырей. Сегодня эти препараты появились, и они доступны.
— Выдаются ли обезболивающие препараты онкобольным на дом?
— Да. Безусловно, могут быть ситуации недопонимания, когда врачи думают, что их за это накажут, поэтому опасаются выдавать. Но сейчас градус накала в плане правильного использования лекарства по назначению в целях обеспечения жизни без боли немножко снизился.
— А что помогло?
— Развитие паллиативной помощи. Ведь когда-то вопрос стоял вплоть до бойкотирования некоторыми врачами: я не буду это выписывать, потому что вдруг он наестся этих таблеток и умрет, а меня посадят. Но так можно и антибиотиков наесться и погибнуть. Ведь когда болит, у человека могут возникнуть мысли об уходе из жизни, а когда снимают боль, то жизнь кажется еще и ничего.
У нас был пациент с раком предстательной железы с метастазами, и у него был такой болевой синдром, что он не мог встать и лежал скрючившись в эмбриональной позе. Но когда обезболили с помощью пластыря, который наклеивают на три дня, он смог встать и пойти в лес за грибами.
Да, пациенты получают обезболивающие в той дозе, которая адекватна их состоянию, да, есть медицинский контроль, да, необходимо наблюдение, тебе их не выпишут на полгода вперед, естественно. Но это оправдано, потому что болевые синдромы при прогрессировании заболевания нестойкие, они нестабильные, боль может нарастать — и дозу нужно корректировать.
— Сколько стоит государству и нам, как налогоплательщикам, паллиативная помощь?
— Мы просчитывали в 2015 году, что один день в хосписе обходится в 35 долларов, отделении дневного пребывания — в 21 доллар, выезд патронажной службы — в 3 доллара. При этом стоимость выезда бригады скорой помощи к такому пациенту стоила тогда 28,6 доллара.
«Родные проходят те же стадии стресса, что и пациент»
— Представим, что человек узнал, что у него рак. Ему сразу нужно идти к психологу?
— Мне кажется, что мы все нуждаемся иногда, а некоторые всегда, в помощи психолога. Это зависит от нашей стрессоустойчивости. Даже самые крепкие люди страдают, но иногда просто из-за гордыни не идут к психологу. Работа с онкопациентами — это целая наука. Надо знать, как человеку справиться с отрицательной информацией. И реакция на нее у всех разная, хотя физиология восприятия информации у всех одинаковая. Пройдя все стадии осознания информации, человек должен прийти к принятию ситуации, и психологи знают, что делать на каждой из этих стадий.
— Человек может получить эту помощь бесплатно?
— В каждом онкологическом учреждении и хосписе есть психологи. Дать таблетку, закрыть дверь и уйти без психологической помощи — это не паллиативная медицина.
— Что делать родным, когда они узнали, что у близкого человека рак последней стадии и осталось не так много времени до финала жизни?
— Родные проходят те же стадии стресса, что и пациент. Поэтому с ними тоже работают психологи. Лучше всего проблему обсуждать в команде, где кроме пациента, его родных и психолога, есть медик, волонтер и социальный работник.
— У нас это есть?
— У нас эта система работает. Понятно, что не все семь человек, взявшись за руки приезжают к пациенту домой. Такого ресурса сегодня нет, но он и не нужен. Но в целом когда пациент поступает в хоспис, каждый случай обсуждает команда специалистов.
— Родственникам объясняют какие-то вещи по психологии, например как им общаться с близким человеком?
— Это прописано в функциональных обязанностях, если говорить формальным языком. Психолог общается с пациентом и родными, иногда выступает между ними посредником, так как каждая из сторон не хочет травмировать друг друга.
— Какие бы вы могли дать советы родным онкобольных?
— Прежде всего не бояться хосписа: чем раньше вы обратитесь и получите квалифицированную помощь и информацию о том, как вам жить, тем будет лучше вашему близкому и вам. Но многие в такой ситуации наоборот замыкаются, хотя нужно быть более открытыми. Только так можно получить больше информации и помощи.
— Понятно, что за последние годы произошел сильный прогресс в плане паллиативной помощи в стране. Сейчас, когда вы уже не руководите хосписом и можете посмотреть на ситуацию со стороны, что бы улучшили?
— Мне кажется, нам не хватает специалистов по паллиативной медицинской помощи, чтобы была именно такая узкая специальность. Мы научились замечательно лечить, у нас колоссальный опыт, люди стали жить дольше с накопленным количеством заболеваний, но медицина качества жизни у нас еще не до конца развита. На Западе существуют отдельные клиники паллиативной медицины. Это больницы, на базе которых есть научная кафедра. Кафедры паллиативной медицины у нас нет.
— Насколько сложно работать в паллиативной медицине?
— В Америке врачи паллиативной медицины работают по циклам: два месяца оперируют, два — в химиотерапии, два — в паллиативном отделении. Работать в этом направлении очень тяжело, там люди испытывают колоссальное эмоциональное выгорание. Ведь когда ты отдаешь, ты должен что-то получить взамен. А тут ты видишь, что как бы ты ни старался, все равно пациент уходит из жизни.
Первые годы работы в хосписе я искала для себя, за что мне зацепиться, где мой якорь, чтобы понять, что я все делаю не напрасно. И для себя я нашла: важно осознавать то, как мы помогаем близким пациента. Многие после того, как их родной уходил из жизни, оставались у нас в хосписе волонтерами и помогали другим. Так я нашла смысл.
— Когда я готовилась к интервью, прочла новость о том, что в Австралии скорая везла умирающую женщину в отделение паллиативной помощи. Эта женщина хотела, возможно, в последний раз увидеть океан, и медики ее отвезли на пляж. Это фото собрало кучу лайков в интернете, и все писали, какие врачи молодцы. У нас такое возможно?
— У нас скорая помощь к морю не повезет, но на возможность исполнить последнее желание человека внимание обращают. Бюджет не может предоставить возможность съездить умирающему на море, к сожалению, но есть возможность организовать это через социум. В этом могут помочь те же волонтеры, гуманитарные фонды, неправительственные организации.
Наталья Костюкевич / СМИ