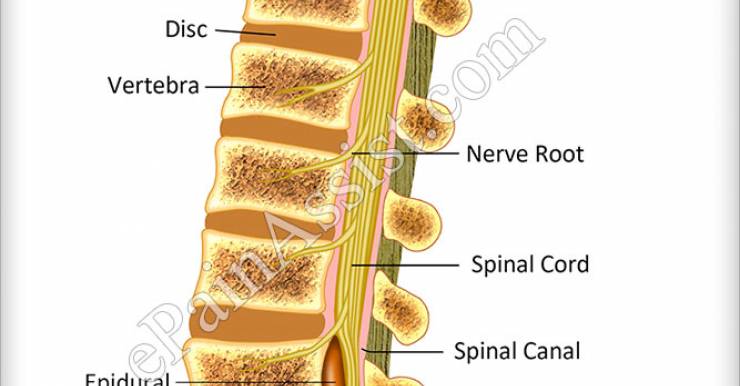
Врачебные ошибки онкогинекологов
«Раннее выявление рака спасает жизнь» (тезис ВОЗ)
Чем раньше поставлен правильный диагноз и начато лечение онкозаболевания, тем больше шансов на благоприятный результат. При изучении причин ошибок в диагностике рака органов женской репродуктивной системы установлено, что они связаны в основном с отсутствием онкологической настороженности и недостаточной подготовкой врачей. Нередко молодые специалисты «грешат» из-за отсутствия должной практики, а доктора со стажем — из-за пренебрежения специальными методами исследования, полагаясь лишь на опыт. В соответствии с законодательством к врачам, умышленно или неумышленно, по халатности либо низкой квалификации допустившим погрешности в постановке диагноза, с учетом тяжести последствий, могут быть применены меры дисциплинарной или уголовной ответственности.
«Врачебное дело»
Уголовное дело, в ходе которого специалисту предъявляется обвинение в преступлении, связанном с профессиональной деятельностью, принято называть «врачебным делом». Поводом для его возбуждения могут стать факты формального, бездушного отношения к больным, безответственность при организации и проведении профилактических осмотров. Неиспользование всего арсенала возможностей для оказания необходимой медпомощи расценивается как халатность.
Статистика погрешностей при диагностировании онкозаболеваний органов женской репродуктивной системы, их последствий, применяемых мер дисциплинарной и уголовной ответственности в республике не ведется, что затрудняет анализ причин допущенных ошибок, оценку эффективности мер по борьбе с такими явлениями и не способствует кардинальному улучшению ситуации.
Показательно дело по обвинению медработников одной из ЦРБ в преступно халатном исполнении врачебного долга. По заявлению больной Н., ей не была оказана необходимая помощь при симптомной миоме, на фоне которой возник рак тела матки, распознанный лишь в критической фазе развития. В течение предшествующих 3 лет Н. побывала на приемах у разных гинекологов, которые почему-то, проигнорировав ее жалобы на слабость, головокружение, наличие кровянистых выделений, соответствующего лечения не назначили.
Предварительным следствием установлено, что Н. — медсестра гинекологического отделения — 2 раза в год проходила медосмотры. Страдала цереброкардиальной формой гипертонической болезни II степени, бронхитом, анемией. Акушерами-гинекологами диагностирован «фиброматоз матки». В предшествующие 3 года Н. 4 раза лечилась в терапевтическом отделении, но в ее амбулаторной карточке стояло 15 штампов «здорова» за подписями 5 гинекологов.
В последний год трижды подтверждались «фиброматоз» и «пост-геморрагическая анемия». Однако углубленного гинекологического исследования не проводилось. Диагностическое выскабливание было предпринято только после усиления ациклических кровотечений и постгеморрагической анемии. Гистологически выявлена аденокарцинома. В областном онкодиспансере выполнена лапаротомия. При ревизии органов брюшной полости и малого таза установлены увеличение матки до размеров 9-недельного срока беременности, сливные метастатические очаги на брюшине малого таза, параметральная клетчатка инфильтрирована с двух сторон, что делало операцию невыполнимой. Заключительный диагноз: рак тела матки IV стадии.
Областная судмедэкспертиза пришла к выводам:
1. При правильно организованном наблюдении и обследовании в условиях ЦРБ с учетом жалоб больной и онкологической настороженности врачей можно было своевременно установить диагноз рака тела матки на ранней стадии заболевания.
2. Длительные маточные кровотечения, приводившие к значительной анемизации, указывали на необходимость своевременного диагностического выскабливания слизистой полости матки.
3. Записи в истории болезни «здорова» без осмотра больной не соответствовали ее объективному состоянию.
4. Несвоевременное обследование пациентки привело к запоздалому обнаружению злокачественной опухоли в критической стадии заболевания, исключающей не только хирургическое, но и лучевое лечение.
Руководство УЗО вынесло строгие выговоры руководителям и лечащим врачам медучреждения, поставив вопрос об их служебном несоответствии. Если бы родственники больной потребовали дальнейшего судебного разбирательства, наказание было бы еще строже.
Тайна за семью печатями?
Одна из этических проблем онкогинекологии — целесообразный объем информации о характере заболевания и лечении, предоставляемый больным и их ближайшим родственникам.
Традиция ограничения объема информации об онкологическом заболевании для пациентов продиктована стремлением оградить их от психологического стресса, который чреват неблагоприятными последствиями: от иммунодепрессии до суицида. Обосновывая необходимость операции, больным сообщают о якобы предраковых заболеваниях. Сложнее объяснить назначение лучевой или химиотерапии. Особые деонтологические сложности возникают при выявлении онкозаболеваний у медработников, хотя «ложь во спасение» зачастую охотно воспринимается большинством, предпочитающим не знать диагноза и полностью полагающимся на лечащих врачей...
Больная С. (44 года) направлена в наш НИИ с диагнозом: плоскоклеточный рак шейки матки IB стадии с локализацией опухоли в эндоцервиксе. Пациентку проинформировали о развившейся у нее дисплазии шейки матки. В поликлинике НИИ «деонтологическую легенду» подтвердили, сообщив, что больной рекомендовано оперативное лечение. За год до этого женщина повторно вышла замуж; она пожелала лечиться по месту проживания.
В течение последующих 18 месяцев чувствовала себя удовлетворительно, работала. Затем контактные кровянистые выделения усилились, появились боли в левом бедре. При повторном обращении в НИИ установлена IIIB стадия рака шейки матки, на что больная заявила: если бы ей прямо сказали о диагнозе, она не отказалась бы от операции. Проведенное в полном объеме сочетанное лучевое лечение эффекта не дало. Через 2 года больная умерла.
У нас никто не сомневается в необходимости деонтологической легенды, однако опыт лечения онкобольных в экономически развитых странах говорит иное. Признается аксиомой сообщать не только родственникам, но и больным о злокачественных опухолях. Такое требование содержится в западных руководствах по судебной медицине и онкологии. В газетах США можно найти подробнейшее описание операции по поводу рака толстой кишки у экс-президента, сведения о числе метастазов в регионарных и удаленных лимфатических узлах при расширенной мастэктомии у его жены.
Лечение онкобольных в западных странах связано с точными финансово-экономическими расчетами. Качество медпомощи, ее соответствие диагнозу и степени распространения рака контролируется страховыми компаниями. Многие пациенты к оценке действий врачей привлекают юристов. Предъявляются миллионные иски, и если судом установлены факты ошибочного диагноза, нерадикальной операции, «перелечивания», удаления неизмененных органов, тяжелых осложнений после лучевой и химиотерапии, врачу грозят серьезная материальная ответственность и потеря работы. Жесткий юридический контроль над медициной оправдан. Он позволяет поддерживать высокое качество лечебной помощи.
Немало «врачебных дел» связано с переливанием несовместимой по группе или резус-принадлежности крови; абортами вне медучреждений (в том числе в медкооперативах, не имеющих специальной лицензии); с оставлением во время операции инородных тел в брюшной полости (ответственность за это возлагается не только на хирурга, но и всю бригаду, включая ассистентов и операционную сестру).
Ошибки и просчеты
Грубейшей ошибкой врачей является неоказание своевременной медпомощи при угрожающих жизни состояниях: проффузных маточных кровотечениях, перитоните и кишечной непроходимости. Опасные маточные кровотечения случаются при местно-распространенном раке шейки и тела матки, саркоме, субмукозных и «рождающихся» фиброматозных узлах, пузырном заносе и хорнокарциноме. Длительное выжидание и консервативная трансфузионная терапия не останавливают кровотечение, что приводит к развитию синдрома диссеминированного внутрисосудистого свертывания. Операция, предпринятая по ургентным показаниям, у большинства больных устраняет источник кровотечения. Если же опухоль технически неудалима (например, при раке шейки матки III стадии), кровотечение устраняется с помощью эмболизации внутренних подвздошных артерий.
Типичная ошибка — длительное выжидание при пельвиоперитоните, осложняющем лучевую терапию гинекологического рака. Источниками тазового, а затем и разлитого перитонита могут стать пиосальпинкс, перекрут ножки опухоли яичника, некроз фиброматозного или саркоматозного узла, перфорация матки при зондировании, диагностическом выскабливании или внутриполостной гамма-терапии. Промедление с операцией часто обусловлено стертой клинической картиной заболевания, когда отсутствуют классические симптомы раздражения брюшины и лейкоцитоз, а преобладают тахикардия и парез кишечника. Каждый час задержки с ургентной операцией по поводу перитонита резко сокращает шансы больного на излечение.
Особого внимания заслуживают больные с послеоперационной механической непроходимостью кишечника. Если релапаротомия выполняется не в первые часы после клинических проявлений, а на стадии развития перитонита и почечно-печеночной недостаточности, прогноз всегда сомнителен. Несвоевременная помощь онкогинекологическим больным при названных состояниях ставит под сомнение не только профессионализм врача, но и организацию лечебной помощи в стационаре вообще.
Для онкогинеколога важно четко обосновать диагноз и план лечения и зафиксировать в истории болезни. Больную следует ознакомить с предполагаемым объемом операции и его возможным изменением при лапаротомии. Необходимо получить ее согласие не только на операцию, но и на ее объем (заверенное ее подписью).
Вот фрагмент наблюдений автора, входившего в состав IV экс-пертной комиссии (в 90-х годах прошлого столетия).
Больная Н. (54 года) госпитализирована в НИИ онкологии им. профессора Н.Н.Петрова (Санкт-Петербург) по поводу миомы матки и ациклических маточных кровотечений на протяжении 2 лет. Гистологически в соскобе эндометрия выявлена железисто-кистозная гиперплазия. Назначен курс гормонотерапии (оксипрогестерона капронатом по 500 мг внутримышечно 3 раза в неделю в течение 3 мес.). Через 2 мес. больная обратилась в поликлинику с жалобами на продолжающиеся маточные кровотечения. К этому моменту она получила 12 г оксипрогестерона капроната. При цитологическом исследовании эндометриального аспирата установлена атипическая гиперплазия эндометрия. В процессе обследования в стационаре института обнаружено увеличение симптомной узловатой миомы матки до 10-недельного срока беременности. Произведено повторное диагностическое выскабливание слизистой оболочки полости матки. Гистологически выявлена высокодифференцированная аденокарцинома эндометрия на фоне аденоматоза. Предложена операция, показанием к которой явился рак эндометрия на фоне атипической гиперплазии и миомы матки.
С больной проведена 2-часовая беседа о методе лечения. Ее по-ставили в известность о наличии у нее миомы матки и предрака эндометрия. Однако из деонтологических соображений не сообщили о раке эндометрия. Таким образом, согласие на операцию исходило из представления о безуспешности гормонального лечения предрака матки, сочетающегося с миомой. Пациентка потребовала, чтобы ее срочно прооперировал профессор, и дала письменное согласие на хирургическое вмешательство. Она была информирована и о том, что в предполагаемый объем операции включена экстирпация матки с придатками; но при этом лечащий врач не потребовал у больной подписи (такая форма согласия на операции тогда не практиковалась).
Из разреза по Пфанненштилю произведена лапаротомия, выполнена экстирпация матки с придатками. В ходе операции установлены узловатая миома матки, кистозное изменение яичников. В полости удаленной матки обнаружены полиповидные разрастания эндометрия. При гистологическом исследовании операционного препарата выявлены миома матки, внутренний эндометриоз, эндометрий с железами индифферентного вида, эндоцервикоз, фолликулярные кисты яичников, текафиброма левого яичника, папилломатоз правого яичника.
Послеоперационный период протекал без осложнений. При пересмотре гистологического заключения по материалам соскоба, полученного до операции, диагноз высокодифференцированной аденокарциномы был признан ошибочным. Гипердиагностика обусловливалась необычным патоморфозом железистой гиперплазии под влиянием прогестинотерапии.
Морфологическая гипердиагностика исследования соскоба эндометрия, проведенная на консилиуме морфологов через месяц после выписки больной из стационара, не повлияла на определение показаний к операции и ее объем. 54-летней пациентке с ациклическими маточными кровотечениями, быстро растущей миомой матки при отсутствии рака эндометрия была показана такая же экстирпация матки с придатками, тем более что гормонотерапия оказалась неэффективной.
Правильность выбора объема хирургического вмешательства подтвердилась и при пересмотре операционного препарата эксперт-ной комиссией. В связи с неадекватным поведением за несколько дней до операции больная была осмотрена психоневрологом. Назначена седативная терапия. Как выяснилось в дальнейшем, больная в течение 15 лет состояла на учете у районного психиатра по поводу истероидной психопатии, ипохондрического синдрома с паранойяльно-сутяжническими тенденциями.
Она писала жалобы в медицинские и судебные инстанции о неправильном лечении и требовала материальной компенсации, неоднократно обращалась в горуправление здравоохранения, Минздрав, районную, городскую и союзную прокуратуры с требованием возбудить уголовное дело против врачей гинекологической клиники в связи с неоправданным назначением операции и ее неправильным объемом. В жалобах она указывала, что хирургического вмешательства можно было избежать или ограничиться надвлагалищной ампутацией с оставлением придатков и шейки матки. Жаловалась, что лишилась «эротической зоны» в области шейки матки, возможности продолжения репродуктивной функции (54 года, в анамнезе 19 искусственных абортов!), требовала привлечь врачей к уголовной ответственности, а ей — назначить ежемесячную денежную компенсацию. Пациентка располагала ксерокопиями истории болезни и морфологических заключений, предоставленных ей одним из сотрудников института. Особое внимание фиксировалось на якобы умышленно сфальсифицированном диагнозе рака эндометрия.
Специально созданной комиссией городского управления здравоохранения были подтверждены гипердиагностика рака, правильные показания к операции и ее объем, но морфологу и лечащему врачу были объявлены выговоры. Медкомиссия, назначенная союзным Минздравом, одобрив в целом диагностику и лечение больной, констатировала необоснованность удаления правого яичника и шейки матки. Тенденциозный вывод не получил подтверждения ни одной из независимых экспертиз. Он отражал тогдашнюю практику министерства: по жалобе наказать «стрелочника».
Это положило начало многолетним расследованиям районной, городской и союзной прокуратур. Последовали многочисленные допросы врачей, очные ставки, экспертизы меддокументации, цитологических и гистологических микропрепаратов. Ни одна из судебных инстанций не нашла оснований для возбуждения уголовного дела. Но процесс разбирательства многих надолго выбил из колеи. Он привлек внимание к необходимости крайне осторожного и внимательного обращения с психически больными. Одна из проблем врачей — недостаточная осведомленность о длительности и характере психического недуга пациентки. До операции они не знали, что их подопечная состоит на учете в психоневрологическом диспансере.
Вывод из сказанного выше: необходимо заручаться письменным согласием пациентов на хирургические вмешательства и их объемы, предусмотренные во врачебных заключениях, с указанием возможных вариантов в зависимости от операционных находок и данных экспресс-биопсии. Это оградит от необоснованных претензий.
Вопрос о разных представлениях врачей и больных относительно предполагаемого объема операции не так прост. Существуют медицинские критерии целесообразности устранения яичников и шейки матки при доброкачественных гинекологических опухолях (миома матки, цистаденома яичников). В частности, в репродуктивном возрасте (до 45 лет) следует стремиться к щадящей хирургии. Удаление же неизмененных яичников у женщин молодого возраста может стать поводом для судебного иска. В пременопаузе оптимальный объем операции должен устанавливаться индивидуально, а в постменопаузе рекомендуется экстирпация матки с придатками. Таков медицинский стандарт, хотя больная вправе сама принять решение.
В любом случае, перед оперативным лечением необходимо обсуждать с подопечными предполагаемый объем вмешательства, взвешивать все «за» и «против». Пациенты должны быть проинформированы о последствиях оставления шейки матки и яичников в постменопаузе, чреватого их малигнизацией. Если согласия на предложенный объем планового вмешательства не получено, а врач абсолютно уверен в его необходимости, он поступит правильно, вообще отказавшись от хирургического лечения...
И об ошибках, допускаемых при гистологическом исследовании соскоба эндометрия. Необходимо учитывать возможность гипер- и гаподиагностики при исследовании соскобов и биоптатов при начальных стадиях гинекологического рака. Поэтому там, где это возможно, желательно сопоставлять результаты различных методов исследования: цитологического, гистологического, эндоскопического (гистероскопия) и рентгенологического (гистероцервикография), учесть данные УЗИ.
В конфликтных ситуациях основная ответственность ложится не на морфолога, а на хирурга. В приведенном примере морфологическая ошибка не повлияла на лечебную тактику, но это пришлось многократно доказывать на медкомиссиях и в судебных инстанциях.
Наконец, нельзя не упомянуть о роли негативных взаимоотношениях медперсонала, вследствие чего возникают многие судебные дела. Речь идет не о явных нарушениях врачебного долга, а о конфликтных ситуациях. В вышеизложенном примере в заявлениях пациентки использовались сложные медицинские термины, прилагались ксерокопии медицинской документации. Ясно, что все это происходило не без «помощи» медработника. Поэтому ведение тяжелых онкологических больных, особенно психически неуравновешенных, может быть более успешным в атмосфере доброжелательности, царящей в медучреждении.
| Вишневская Екатерина Ефимовна |
Ампутация руки у подростка: 60-летний абдоминальный хирург Дубровенской райбольницы Юрий Кириченко признан виновным в ненадлежащем исполнении профессиональных обязанностей, но не понесет уголовную ответственность

Больше года назад Стасу Мушатенко из агрогородка Якубово Дубровенского района Витебской области ампутировали левую руку. Сегодня 12-летний мальчик пишет, играет в компьютерные игры и футбол без нее. По версии следствия, к трагическим событиям привел недосмотр врача. СМИ съездил в Дубровенский район и узнал, как после случившегося живет Стас, его семья и врач-хирург районной больницы.
Стас не унывает, но никто не знает, что будет дальше
По телевизору дома у семьи Мушатенко идет мультфильм "Футурама". Светлана Мушатенко, мама Стаса, выходит к журналистам не сразу — помогает мальчику одеться.
После трагедии он научился это делать и сам, но не все получается идеально. Например, если носки с тугой резинкой, то натянуть их не так просто. Писать на уроках "приспособился", как говорит мама, придерживая тетрадь культей, чтобы не ездила по столу.
Сегодня у мальчика 2 группа инвалидности. Последняя пенсия составила 1 миллион 300 тысяч рублей. Мама работает дояркой в местном хозяйстве, отец, как и двое старших братьев, по словам Светланы, ездит на заработки.
Стас рассказывает, что у него все "нормально". Мама добавляет, что в 12 лет он еще не совсем осознает, что произошло. Как сложится судьба дальше — сказать сложно.
— Жизнь искалечена. Он не унывает, но кто его знает — впереди переходный возраст. Я немножко побаиваюсь: кто знает, что ему стукнет в голову. Это же дети. Может, кто пошутит, может, еще что, — говорит она.
В июле 2014 года 11-летний Стас Мушатенко отдыхал в местном детском лагере. Катался на качелях и сломал левую руку. На скорой его отвезли в больницу в Оршу, где наложили гипс. Все произошло в пятницу. Выходные мальчик был дома. В субботу из-за повышенной температуры и боли пришлось вызывать скорую.
— Температура держалась, он спать не мог, — рассказывает Светлана. — Ему сделали укол, температуру сбили, минут 15 поспал.
В понедельник ребенка повели на прием к местному врачу, заведующему хирургическим отделением Дубровенской центральной районной больницы Юрию Кириченко.
— Он отправил на снимок. Сказал, что гипс хорошо положили, а температура — может и месяц держаться, попейте ибуфенчика, — вспоминает она.
Но боль не исчезала, во вторник мальчик снова оказался у врача.
— Гипс разжали, Стасу вроде бы как легче стало, а в среду я пришла с работы — рука уже черная. Мы опять в больницу: там на Оршу отправили, оттуда на Витебск, — говорит она.
В Витебске из-за гангрены руку ампутировали. Пока Стас лежал в больнице, мать написала пять жалоб: в управление Следственного комитета по Витебской области, областную прокуратуру, Комитет госконтроля, Министерство здравоохранения и Администрацию президента. 19 августа мальчика привезли домой, а 1 сентября он пошел в школу.
Стас не очень разговорчив, больше рассказывает мама:
— Нормально в школе адаптировался, но все равно неудобно на математике чертить, писать: писал хуже, чем первоклассник. В больнице даю лист, чтобы рисовал, а он скользит, я придерживаю, так он психует: "Что ты со мной и в школу будешь ходить?".
Светлана добавляет, что в школе учителя говорят, что другие дети к Стасу хорошо относятся.
— Дети помогали куртку застегивать, портфель носить, учебники складывать, — отзывается она об одноклассниках.
Но к психологу мама его все равно водила: как-то вернулся после занятий грустный.
По словам Светланы, учиться Стас ленится, поэтому получает и тройки, и четверки, и пятерки. Его любимый предмет — физкультура. Но он от нее освобожден и оценок не получает.
— Кем ты хочешь стать, когда вырастешь? — спрашиваем у Стаса.
— Снайпером, во всех войнушках (компьютерных играх. — Прим. СМИ) только со снайперкой хожу, хорошо получается.
— Но снайперы же убивают людей?
— Но они убивают врагов, — говорит Стас и убегает в другую комнату.
В декабре прошлого года у Стаса появился первый протез. Его сделали бесплатно. Чаще всего он его носил дома, привыкал.
Второй протез, тоже бесплатный, планируют забрать к концу этого года. Специалисты обещают, что пальцы на протезе будут шевелиться. По словам мамы, протезы нужно менять каждый год, пока Стасу не исполнится 20 лет, когда организм сформируется.
Врач считает себя виновным. Но во всем ли он виноват?
Врач-хирург Дубровенской центральной районной больницы Юрий Кириченко сейчас в отпуске. Он открывает дверь служебной квартиры и приглашает журналистов пройти в комнату. Вместе с женой Валентиной Кириченко, врачом-гинекологом той же больницы, они сидят на кровати и говорят, что этот год "не прожили, а просуществовали". Настолько сильно волновались из-за случившегося.
Поговорить с матерью Стаса пробовали, но она от бесед отказалась. Светлана Мушатенко этого не отрицает.
После произошедшего квалификацию врача понизили с первой категории до второй, запретили оперировать, месяцев восемь-десять работал на полставки. Людские пересуды — еще одна сторона случившегося. Хотя в открытую, по словам супругов Кириченко, им никто ничего не говорил.
Юрий Кириченко с женой в Дубровно приехал три года назад из Кировска Могилевской области. Там 22 года работал заведующим хирургическим отделением местной поликлиники. В общем хирургии отдал около 40 лет жизни. Учился в Казахстане, с женой познакомился в институте, в Беларусь они переехали в 1985 году. Работать в Дубровно, по их словам, перебрались из-за материального фактора.
Юрий Кириченко не отрицает своей вины в случившемся со Стасом Мушатенко, но просит его выслушать до конца.
— Стаса привели ко мне в понедельник в два часа дня. Была суббота — сутки, воскресенье — сутки, — начинает он. — А сейчас я один во всем виноват.
По его мнению, после того как гипс наложили в больнице в Орше, он высох и начал сдавливать руку:
— У ребенка возник синдром сдавления. Здесь очень важен фактор времени: если успеешь до 6 часов сменить гипс — счастье ребенка и твое. После 6 часов там делать нечего: наступают необратимые изменения в тканях. Делай ты или не делай — ручка уже погибла. Вот и все.
Он не отрицает, что во время приема в понедельник не увидел необратимых изменений в руке Стаса.
— Была боль, сложный перелом, две косточки поломаны, под наркозом репозиция, — перечисляет он. — Я расценил отек как пострепозиционный, то есть после вправления. На руке была мощная гипсовая повязка с фиксацией локтя и предплечья.
На следующий день врач расслабил гипс на руке Стаса и таким образом, по его мнению, синдром сдавления перевел в синдром расслабления.
— Когда я расслабил гипс, процесс пошел в три раза быстрее. В этом коварство синдрома: я ослабил гипс, отек нарос, передавил сосудистый пучок Через сутки они пришли ко мне с гангреной.
Но Юрий Кириченко и после этого не связал случившееся с синдромом сдавления, а поставил острый тромбоз артерии и гангрену.
Сегодня, через год после всего, он предполагает, что если бы Стаса после того как наложили гипс, не отпустили домой, а оставили на выходные в больнице, или родители после жалоб на боль отвезли в травматологию в Оршу, трагедии можно было бы избежать. Но время не повернешь вспять.
— У нас круглосуточного хирурга нет, у нас обычная сельская больница. Обычный врач дежурный. И я тоже — общий абдоминальный хирург (врач, который занимается хирургическим лечением заболеваний и травм органов брюшной полости), могу хорошо разбираться в животах, — объясняет он.
По версии следствия, именно ошибки врача привели к ампутации левой руки у мальчика. Специалисты установили, что врач Стаса обследовал не в полном объеме, вовремя не заподозрил развивающееся осложнение, не назначил необходимые анализы, при усилении отека не снял гипсовую повязку и не принял мер к госпитализации. Это и привело к омертвлению левой руки и ее ампутации.
Сидя на кровати, и он, и жена, продолжают задаваться вопросом, почему в трагедии виноват только он, Юрий Кириченко.
— Здесь нигде ничего не добьешься Жизнь такая — надо научиться принимать удары, — говорит на прощание он.
Пока суд да дело
В Оршанской центральной поликлинике историю Стаса Мушатенко до суда не комментируют.
— Приезжали комиссии, управления здравоохранения, оценивали Как я могу комментировать до решения суда действия медработников? — задается вопросом на наш вопрос заместитель главного врача по медицинскому обслуживанию населения Оршанской центральной поликлиники Людмила Петрова.
Главный врач Дубровенской районной центральной больницы Алексей Короткий, который, кстати, травматолог, от комментариев по ситуации тоже отказался.
Но в разговоре с журналистом СМИ он заметил, что главный вывод, который сделал после всего: врач — неблагодарная профессия.
— Хотя я вырос в семье врачей, врач в третьем поколении Я рискую жизнью каждый день. Когда хирург пошел в отпуск, я был и в стационаре, и в поликлинике, и занимался своей работой Достаточно одного случая — и тысяча твоих дел, а может, больше — в никуда. Тебя смешают с грязью, и ты будешь никем, — сказал он. — Если ошибется штамповщик на заводе, признают брак детали, ее отзовут, он будет работать дальше, а доктор права на ошибку не имеет.
По его словам, после трагедии "все в городе стало с ног на голову": некоторые, особенно с детьми, боятся ходить в больницу и считают, что там работают "детоубийцы".
Главный врач говорит, что несмотря на то, что с 1 августа в больницу пришли шесть молодых специалистов, не хватает хирурга. И если он решит уйти, то это станет проблемой: до следующего года постоянного хирурга в больнице может не быть.
— Буду просить прислать кого-то в командировку. А командированные побыли пять дней и уехали — и никто не отвечает, — резюмирует он.
***
В Витебском областном суде 13 августа прошло заседание по делу хирурга Юрия Кириченко, из-за недосмотра которого, по версии следствия, Стасу Мушатенко из агрогородка Якубово Дубровенского района ампутировали руку. Оно длилось менее часа. Суд постановил освободить врача от уголовной ответственности в связи с законом об амнистии, который вышел в мае этого года. Если вердикт не будет обжалован, то через 10 дней решение суда вступит в силу.
Специалисты установили, что ребенок лишился руки из-за ошибок хирурга Кириченко. Следствие выдвинуло против него обвинение по ч. 1 ст. 162 УК — «Ненадлежащие исполнение профессиональных обязанностей медицинским работником, повлекшее причинение пациенту по неосторожности тяжкого телесного повреждения». Максимальное наказание по этой статье — ограничение свободы сроком до 2 лет.
На судебное заседание Юрий Кириченко приехал с женой Валентиной. Она его коллега, врач-гинеколог в той же райбольнице.
Стас сидел рядом с мамой — своим законным представителем — и тетей. В зале также находились несколько журналистов. Участники процесса согласились на видеосъемку, и судья Андрей Прейс разрешил ее.
По Стасу видно, что он любознателен и имеет очень живой, непоседливый характер. Но отвечая на вопросы судьи, подросток держал себя как на уроке, когда он хорошо выучен: уверенно и сдержанно. Сказал, что родился 16 апреля 2003 года и что перешел в 7 «А» класс СШ № 2 Дубровно.
Юрий Кириченко сообщил судье: «1 августа мне исполнилось 60 лет, и теперь я пенсионер». Присутствующие узнали, что доктор также имеет инвалидность — 3-ю группу, он перенес инфаркт. В семье дубровенских врачей двое совершеннолетних детей.
Хирург пришел без адвоката, пояснив, что это не связано с его материальным положением. «Я сам себе защитник», — сказал он.
Опросив данные обвиняемого, потерпевшего и его законного представителя, Андрей Прейс объявил, что суд решил прекратить производство по уголовному делу в отношении Юрия Кириченко. Это связано с тем, что в Беларуси вступил в силу закон № 259-З «Об амнистии в связи с 70-летием Победы в Великой Отечественной войне 1941−1945 годов». И обвиняемый подпадает под одну из категорий освобождаемых от уголовной ответственности — он старше 60 лет.
Действие закона распространяется на лиц, совершивших преступления до дня вступления его в силу — то есть до 29 мая 2015 года. Несчастный случай со Стасом и все врачебные манипуляции с его рукой, напомним, произошли в июле 2014-го.
Хирург признан виновным в ненадлежащем исполнении профессиональных обязанностей, но не понесет уголовную ответственность. Далее события переходят под действие Гражданского кодекса.
«Преступление остается преступлением. И все его правовые последствия он <Юрий Кириченко> понесет. И, не исключено, что больница в том числе. Эти последствия теперь вытекают из гражданских исков, которые имеет право заявить мать мальчика. Она может подать иски как о возмещении материального, так и морального вреда. И может сделать это как в отношении врача, так и медучреждения», — пояснила СМИ прокурор Оксана Балеева.
Светлана Мушатенко пока не определилась, во сколько определит этот вред: «Буду подавать иски. Ребенку дальше жить, лечиться. Он же врач, и надеюсь, должен это понять. Еще не знаю, какую сумму заявлю. Посоветуюсь с юристами. Если бы не эта история, может, мой сын, когда вырос, нашел бы себе работу получше. А теперь что?!».
По ее словам, Юрий Кириченко с женой приезжали в минувшую субботу к ним домой. «Попросил извинения. Пообщались минут десять, и они уехали».