Беременность после 35 лет: за и против

Количество поздних беременностей заметно увеличилось. Готова ли к этому медицина и что она может предложить женщинам, решившимся на материнство после 40 лет? Спросим у эксперта — Елены Герасимович. Елена Герасимович — врач гинеколог-эндокринолог, кандидат медицинских наук, директор МЦ «Гармония»
О «старородящих». Всему ли написанному можно верить?
Если раньше женщина боялась позднего, отсроченного материнства из-за страха «не поставить на крыло ребенка», то сейчас такого страха практически нет. Большинство белорусских современных женщин осознанно подходят к планированию беременности, и этот тренд очевиден. Из личного опыта отмечу: все больше женщин интересует персонифицированная, индивидуальная контрацепция и отсроченное материнство.
Как врача меня очень радует возрастающий интерес людей к медицине. Но, чем больше на эту тему пишут, тем выше шанс, что качественный медицинский контент будет чередоваться с любительским. Например, нередко в прессе появляются материалы о поздней беременности, где женщины описывают неодобрительное отношение врачей к позднему материнству.
Авторы таких публикаций часто не имеют медицинского образования и вместо того, чтобы информировать население, наоборот — настраивают женщин враждебно к врачам. В результате силы и энергия врачей и читателей уходят на враждебность и критику с обеих сторон. Но если разбираться и пытаться найти правду, окажется, что в медицине не существует термина «старородящая».
Нет такого определения в медицинских документах. Существует термин «юная первобеременная» (когда беременность наступает до 18 лет) и термин «возрастная первобеременная» (когда беременность наступает в 30 и более лет). Поэтому, встретив очередной подобный материал о «старородящих», будьте готовы правдивость сказанного в статье делить на два, а то и на три. Вероятно, и остальное написанное в таком тексте тоже будет далеко от правды.
Проверяйте информацию, прежде чем эмоционально вовлекаться в проблему.
Почему врачи так часто говорят об опасностях возрастного материнства?
Врачи не агитаторы. И я не знаю ни о какой программе «сверху», чтобы мы принуждали или убеждали женщин рожать чаще или раньше. Но в доказательной медицине есть нюансы, о которых врачи должны информировать обязательно. И в контексте темы этой статьи мы, врачи акушеры-гинекологи, разделились на два абсолютно противоположных лагеря: сторонников отсроченного материнства и его противников. Должна отметить, что каждый врач имеет серьезные аргументы, подтверждающие его профессиональную позицию.
С точки зрения доказательной медицины, наиболее благоприятный для зачатия и деторождения возраст 23−25 лет. В этот период организм еще «не отягощен» хроническими соматическими заболеваниями, у него достаточно крепкие скрытые резервы, женщина, как правило, имеет прекрасный гормональный статус. С возрастом женский организм не становится более здоровым, и заболевания, которые не замечались в раннем репродуктивном возрасте, после 30 становятся ощутимыми. У женщины растет вероятность появления новых или «пробуждения» старых недугов. Наиболее опасными являются болезни сердечно-сосудистой системы, болезни почек, сахарный диабет.
Многие женщины в связи с урбанизацией населения, повышением уровня стресса получают ряд хронических заболеваний, требующих приема лекарственных средств. Но чтобы беременность протекала благополучно, важна максимальная демедикализация женского организма, поскольку принимаемые лекарственные средства влияют на гисто- и органогенез у плода (правильная закладка органов и систем организма формирующегося плода).
Кроме того, настораживает в позднем материнстве тот факт, что идет постепенная подготовка к климактерическому периоду, меняется соотношение гормонов, а с каждой овуляцией уменьшается овариальный резерв. Число клеток, отпущенных природой женщине при рождении, стремительно снижается с возрастом.
Уже до наступления первой менструации количество яйцеклеток сокращается с миллионов, имевшихся перед появлением на свет, до сотен тысяч. И общий запас из месяца в месяц продолжает уменьшаться.
Также многочисленные научные исследования подтверждают опасения врачей о том, что с возрастом увеличивается риск генетических мутаций и транспозиций хромосом, что может привести к внутриутробным аномалиям развития эмбриона и невынашиванию беременности. Поэтому женщине 35+ в нашей стране будет рекомендован специальный инвазивный метод исследования околоплодных вод на генетические пороки развития плода (амниоцентез).
Согласно зарубежной и белорусской статистической информации, у женщин 35+ при планировании первой беременности выше шанс потери беременности на ранних этапах развития, выше риск невынашивания беременности из-за соматических заболеваний, чаще встречаются осложнения в родах и осложнения со стороны плода. Достоверно чаще отмечаются преждевременные роды, слабость родовой деятельности, раннее или преждевременное излитие околоплодных вод.
Женщинам с отсроченным по возрасту материнством чаще оказываются оперативные пособия в родах. Также у этой возрастной категории чаще выполняется эпизио- или перинеоррафия (разрез промежности), поскольку с возрастом уменьшается синтез коллагена. У женщин 35+ чаще роды заканчиваются оперативным кесаревым сечением по показаниям со стороны матери и со стороны плода.
Но должна сказать: перечисленные осложнения могут встретиться у молодых и даже очень юных женщин. Видение полной картины, и позитивных, и негативных моментов делает беременность и роды более безопасными. На мой взгляд, гораздо большую роль играет не возраст женщины, а образ жизни и наличие хронических заболеваний. Аутоиммунные заболевания, нарушение жирового обмена, неполноценный сон, злоупотребление фастфудом, алкоголем и сигаретами угрожает беременности гораздо больше, чем паспортные данные. Поэтому здоровая женщина в возрастной категории 35+ имеет гораздо больше шансов родить здорового ребёнка, чем двадцатилетняя девушка, которая курит, употребляет алкоголь, не занимается спортом и не санирует хронические очаги инфекции.
Когда уходит «последний поезд»?
В моей врачебной практике самая юная первобеременная женщина наблюдалась в 15 лет, а возрастная — в 45 лет. Речь шла о первых родах. Оба случая закончились рождением здоровых детей, но вторая женщина была родоразрешена операцией кесарева сечения. Ребенок по шкале Апгар 7−8 баллов (это значит, что малыш родился здоровым).
Про важную, но не решающую роль возраста роженицы говорит не только наука, но и нововведения в законодательстве нашей страны. Так, например, белорусские депутаты рассмотрели поправки в законе «О вспомогательных репродуктивных технологиях» и внесли существенные изменения. В настоящее время разрешена криоконсервация собственной яйцеклетки.
Такая процедура может быть рекомендована женщинам с онкологическими заболеваниями (перед началом лечения), а также тем женщинам, которые по объективным причинам в ближайшем будущем не планирует беременность. Речь идет об отсроченном материнстве.
При проблемах с естественным зачатием и решении прибегнуть к вспомогательным репродуктивным технологиям изменен возраст взятия женщины в протокол ЭКО. В настоящее время это 49 лет!
Сказанное выше отнюдь не значит, что беременность в зрелом возрасте легкое дело, не требующее внимания. Каждая беременность связана с рисками и должна проходить под наблюдением опытного врача акушера-гинеколога.
При принятии решения планировать деторождение после 35 лет женщина должна отнестись к этому с большой ответственностью и с пониманием вероятных рисков. Ответ на вопрос «в каком возрасте рожать?» должен быть взвешенным и продуманным. И, безусловно, огромными плюсами современной сорокалетней женщины являются ее самостоятельность и жизненный опыт, позволяющий принять верное решение.
| Гинеколог-эндокринолог в Жодино Герасимович Елена Михайловна |
Гинекологи в Минске
Найдено 3 врачей (отображаются 1 - 3)
Первая категория, стаж работы с 2008 г.
Первая категория, стаж работы с 1989 г.
Консультация гинеколога. УЗИ матки и придатков (малого таза)
Медикаментозный аборт: цена вопроса

Многие легкомысленно соглашаются на медикаментозный аборт, вспоминая его рекламу как бархатного, безопасного, к которому как будто слово «последствия» и вовсе не применимы. Однако зачастую выходит вовсе не легко и не безопасно, с осложнениями на всю жизнь.
Медикаментозный аборт (фармакологический, лекарственный) многим представляется как весьма безобидная процедура. На сегодня он воспринимается как некая панацея от более поздних абортов, которые зачастую оставляют женщину больной и бесплодной. Он широко разрекламирован как значительно более безопасный, но, как и все остальные методы прерывания беременности, имеет свои осложнения.
Проведение медикаментозного аборта
Медикаментозный аборт может быть проведён на сроке не более 42-49 дней от первого дня последней менструации при наличии ребенка в полости матки.
Этот вид аборта не требует применения анестезии или операции. Он заключается в том, что женщина принимает специально для этого предназначенный препарат (Мифепристон (выпускается также под названиями Мифегин, Мифепрекс, Мифолиан, RU-486) в обязательном присутствии врача гинеколога.
Цель препарата — изгнать плодное яйцо из матки. Этот процесс внешне напоминает характерные для менструации кровянистые выделения. Таблетка для аборта истощает внутреннюю оболочку матки. Это отрезает поставку кровообращения развивающемуся ребёнку, и он погибает. Затем женщина принимает вторую таблетку — простагландин. Этот препарат принимается для вызова родов, что приведёт к извлечению ребёнка наружу. После завершения данной процедуры женщина направляется на УЗИ органов малого таза, с целью убедиться, что ребенок полностью абортирован, а также узнать, не возникло ли осложнений.

Поинтересуемся о том, что такое медикаментозный аборт, у врача-гинеколога Татьяны Александровны Ярмолович:
— По сути, медикаментозный аборт — это абсолютно такое же прерывание беременности, как и все другие — уничтожается уже зародившийся человек. Человеческая жизнь начинается в момент зачатия. И на каком сроке она прерывается, суть не меняется — могу сказать, что это убийство.
Безопасность медикаментозного прерывания беременности — весьма относительное понятие. Если говорить о рисках возникновения осложнений, то, безусловно, они гораздо меньше, чем при вакуум-аспирации или хирургическом аборте, но все же достаточно существенны и в некоторых случаях непоправимы.
Представьте, насколько сильны эти препараты, что они могут «задавить» собственные гормоны организма, которые вырабатываются в целях сохранения и вынашивания ребенка. Когда женщина беременна, ее организм настроен на поддержание жизни малыша любой ценой. Следовательно, препарат должен быть очень мощным, чтобы заставить организм не доносить его.
Фармакологический аборт имеет достаточно большое количество негативных последствий, которые ведут к заболеваниям органов малого таза, инфекциям и др. Стоит отметить, что посткоитальные контрацептивы — это также разновидность аборта, к примеру, препарат Постинор. Употребляя его, женщина еще точно не знает, беременна ли, но вероятность того, что это так, есть. Они также вредны для ее организма.
Последствия медикаментозного аборта
- Прогрессирующая беременность. В 1,5% случаев беременность все же продолжает развиваться. Есть большая вероятность рождения ребенка с пороками развития. Некоторые все же предпочтут сделать хирургический аборт, а его последствия не перечесть: бесплодие, выкидыши, внематочная беременность и т.д.
- Выраженное кровотечение. В 0,1–0,2% случаев медикаментозный аборт заканчивается очень интенсивным кровотечением. Оно обусловлено приемом массивных доз гормональных препаратов, ввиду которых нарушается сократительная способность матки.
- Неполный аборт. При медикаментозном аборте плод не всегда полностью выходит, и его часть остается в полости матки. При данном исходе проводится ее немедленный кюретаж, то есть выскабливание. Это делается в целях предотвращения инфицирования половых органов и кровотечения. Неполный аборт может быть обусловлен нарушением дозировки препарата, к примеру, вследствие рвоты, а также конституциональными особенностями женщины.
- Инфекционные осложнения. Инфицирование матки может произойти вследствие остатков эмбриона или плохих анализов крови и мочи.
- Гормональные нарушения. После медикаментозного аборта данное нарушение встречается значительно чаще, чем после хирургического. Это обусловлено насильственным прерыванием беременности, когда организм уже совершил гормональную перестройку, был нацелен на вынашивание ребенка. Второй причиной является огромная доза гормонов, которые принимает женщина в таблетке для фармакологического аборта.
- Летальный исход (1 на 10 000). Такие случаи крайне редки, но все же случаются. Его причиной является инфекционно-токсический шок. Данному виду осложнения сопутствуют очевидные симптомы инфекции, сильная лихорадка.
Исследования в США
В 2011 году в США проводилось исследование на предмет опасности медикаментозного аборта. Как и сейчас, тогда для данного вида прерывания беременности использовался препарат RU 486. Оценку ситуации давало Управление по контролю за продуктами и лекарствами (FDA). Именно эта организация выдала разрешение на использование препарата в конце 1999 года.
В апреле 2011 FDA опубликовало доклад, в котором была представлена информация о смерти 14 женщин и 2207 случаях тяжелых последствий после приема препарата Мифепристон только в США. Также было отмечено, что каждый день препарат для аборта причиняет тяжкий вред здоровью как минимум одной женщине. В частности, пациентки, которые вследствие лекарственного аборта столкнулись с инфекцией, имели воспаление слизистой оболочки матки, сепсис, воспалительные заболевания тазовых органов, заражение органов малого таза, которые распространились за пределы половых органов, а также имели тяжелые системные инфекции.
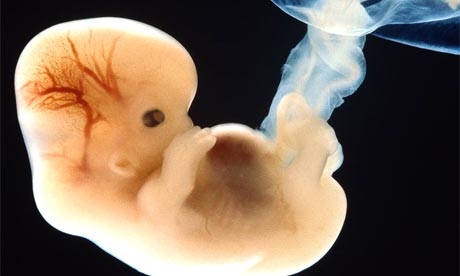
Кто такой эмбрион до 49 дней с момента зачатия?

На 18-й день у ребенка начинает биться сердце.
На 35–40-й день ручка оформляется в четко выраженную конечность, глазки четко обозначаются темными кругами.На 40-й день появляется возможность зарегистрировать сигналы, которые посылаются мозгом эмбриона.
На 6-ой неделе его мозг уже начинает контролировать движения органов и мышц.
К 7-й неделе у ребенка сердце разделилось на левое и правое предсердия. У него начинают формироваться кровеносные сосуды, центральная нервная система. Малыш может спонтанно двигаться!
На 8-й неделе эмбрион становится плодом. В размерах он уже около 2,5 см. Все, что присутствует у ребенка на таком сроке беременности, будет у взрослого человека. Вместе с нервной системой начинают действовать 40 мышечных узлов. Плод уже реагирует на поглаживание живота.
Многочисленные научные исследования, в частности, В.А. Голиченкова и Д.В. Попова, профессоров МГУ им. Ломоносова,говорят о том, что жизнь человека как биологического индивидуума начинается в момент зачатия:
«С точки зрения современной биологии (генетики и эмбриологии) жизнь человека как биологического индивидуума начинается с момента слияния ядер мужской и женской половых клеток и образования единого ядра, содержащего неповторимый генетический материал.
На всем протяжении внутриутробного развития новый человеческий организм не может считаться частью тела матери. Его нельзя уподобить органу или части органа материнского организма. Поэтому очевидно, что аборт на любом сроке беременности является намеренным прекращением жизни человека как биологического индивидуума».
Узнать больше информации можно на сайте aborti.ru, а также Медикаментозный аборт. Аборт таблетками.





