Ноу-хау в лечении острого лимфобластного лейкоза: 27 из 29 пациентов полностью излечились
Американские ученые разработали новый вид иммунотерапии рака, значительно превосходящий по эффективности все имеющиеся виды лечения. В ранних клинических испытаниях новой методики удалось достичь полного излечения пациентов, которые считались безнадежными. Предварительные результаты этих испытаний были представлены 14 февраля 2016 года на ежегодном слете Американской ассоциации содействия развитию науки (AAAS) в Вашингтоне.
Защиту человека от собственных злокачественно перерожденных клеток обеспечивают Т-лимфоциты. Однако в случае развития заболевания иммунный ответ недостаточно силен или продолжителен для устранения опухоли. Исследователи из Центра исследований рака имени Фреда Хатчинсона в Сиэтле нашли способ повысить противоопухолевую активность иммунных клеток.
Для участия в эксперименте они пригласили пациентов с лимфоцитарными опухолями крови (острым лимфобластным лейкозом, неходжкинской лимфомой и хроническим лимфобластным лейкозом), рецидивирующими или устойчивыми к высоким дозам химиотерапии. Из образцов крови больных выделили Т-лимфоциты и с помощью обезвреженного лентивируса встроили в их ДНК ген химерного антигенного рецептора (CAR). Этот рецептор содержит сигнальный домен белка CD28, необходимого для активации и выживания Т-лимфоцитов, поверхностный белок CD3-дзета, селективно связывающийся с рецептором опухолевых клеток CD19, и укороченную форму человеческого эпидермального фактора роста (EGFRt), обладающего иммуностимулирующим и противоопухолевым потенциалом.
Полученные клетки (аутологичные CD19CAR-4-1BB-CD3zeta-EGFRt-экспрессирующие Т-лимфоциты) внутривенно ввели пациентам. Поскольку лимфоциты способны делиться в организме, их назначали однократно с возможностью повторного введения через 21 день при недостаточном эффекте.
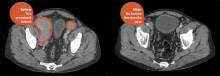
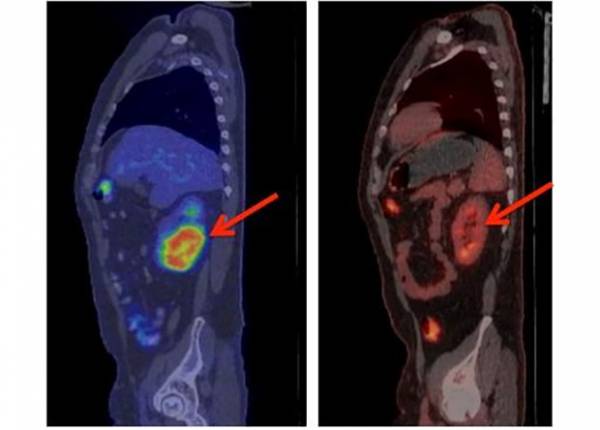
Через несколько недель у 27 из 29 пациентов с острым лимфобластным лейкозом анализ костного мозга показал полное отсутствие раковых клеток. 19 из 30 добровольцев с неходжкинской лимфомой полностью или частично излечились. У нескольких пациентов полностью рассосались опухоли килограммовой массы.
Основным осложнением терапии был синдром выброса цитокинов — резкое выделение большого количества иммуномедиаторов в результате быстрого разрушения опухолевых клеток, которое сопровождается лихорадкой, ознобом и снижением артериального давления. В основном он наблюдался у пациентов с наибольшей опухолевой массой при введении высокой дозы модифицированных лимфоцитов. Семи таким больным потребовалась помощь в условиях отделения интенсивной терапии. После коррекции дозы на следующих этапах исследования ни одному пациенту такая помощь не понадобилась.
Ученые продолжают совершенствовать протоколы терапии и ведут разработку нового поколения генноинженерных Т-лимфоцитов, которые, как ожидается, будут проще в получении и безопаснее в применении. Также лаборатория занимается адаптацией новой методики для лечения других злокачественных новообразований, в первую очередь, рака легких и груди.
«Сочетание синтетической биологии, генной терапии и клеточной биологии дает шанс на излечение пациентам с устойчивыми к терапии опухолями и представляет собой новый вид лечения, способный преобразить онкологию», — заявил один из авторов разработки Стэнли Ридделл (Stanley Riddell). Он добавил, что, несмотря на высокую эффективность, иммунотерапия рака не универсальна, и некоторым пациентам потребуются другие виды лечения.
Олег Лищук
Мужчина спас зрение жены благодаря 3D печати: хирург смог спланировать операцию и извлечь менингиому через небольшое отверстие над глазницей

Специалист в области 3D моделирования Майкл Бэлзер использовал свои навыки, чтобы из результатов МРТ создать модель черепа своей жены с опухолью в нем. Затем он загрузил модель на Sketchfab, где нашел хирурга, согласного на операцию. Распечатанная на 3D принтере модель черепа с опухолью позволила хирургу тщательно спланировать операцию и извлечь менингиому через небольшое отверстие над глазницей, в то время как в обычных случаях для этого требуется вскрыть череп и в прямом смысле приподнять мозг. Модель можно покрутить тут.
Майкл Бэлзер лишился работы из-за длительной болезни, после чего создал карьеру в качестве специалиста по 3D моделированию, а также помогал жене, психотерапевту, разработке процедур для лечения игромании.
Его жена, Памела Шаван Скотт, незадолго до лета 2013 года перенесла операцию по удалению щитовидной железы, а летом у неё начались головные боли. Пара отнеслась к этому серьезно: боли могли быть симптомом новых проблем после операции. МРТ показало наличие в черепе за левым глазом опухоли диаметром около трех сантиметров. Неврологи объяснили, что это сущие пустяки, и что нужно только перепровериться через годик. Бэлзеру на месте не сиделось, он решил от опухоли жены избавиться как можно быстрее и занялся поисками альтернативных способов.
Один из способов — прибегнуть к помощи медицинских роботов-хирургов, для чего пришлось бы ехать из Калифорнии в Медицинский Центр Питтсбурга. Получившие результаты МРТ хирурги в этом центре согласились, что Памеле нужна операция.
Бэлзер запросил DICOM файлы с исследованиями черепа жены, чтобы можно было поработать с ними дома. Этот шаг впоследствии сыграл важное значение, когда спустя несколько месяцев Скотт и Бэлзера напугали врачи: опухоль, по их словам, сильно выросла! То есть ситуация была гораздо хуже, чем врачи думали после первого МРТ. Бэлзер уже дома открыл Photoshop, наложил новые DICOM файлы на старые, и понял — радиолог измерил опухоль под другим углом, на самом деле размеры не поменялись.
Бэлзер принялся искать инструменты, которые позволят сделать из DICOM-овских двумерных изображений трёхмерную модель. Цель работы заключалась в создании модели, которая наглядно продемонстрирует расположение и размеры опухоли. В случае с Памелой это была менингиома. Стандартная операция для этой опухоли включает в себя вскрытие черепной коробки пациента, после чего врачам нужно в прямом смысле приподнять мозг — операция очень опасная. Нервы пациента могут быть смещены, так что он может потерять обоняние, вкус или зрение. Возник вопрос: можно ли сделать такую операцию неинвазивной?
Инструменты были найдены. Во-первых, это бесплатная программа InVesalius, созданная исследовательским центром в Бразилии. Программа конвертировала результаты МРТ в DICOM файлах в 3D изображение. Это позволило крутить опухоль и рассмотреть ее со всех сторон. Результат рендера был загружен на Sketchfab, чтобы поделиться им с нейрохирургами по всей стране в надежде найти кого-то, кто согласится на подобную процедуру. Такой хирург нашелся.
Бэлзер использовал свой MakerBot для печати модели черепа. Эту модель хирург использовал, чтобы тщательно спланировать малоинвазивную операцию. Опухоль была извлечена в мае 2014 года через отверстие над глазницей. Нейрохирурги узнали, что опухоль уже начала спутывать оптические нервы, и всего полгода оставалось до потери зрения. За 8 часов врачи извлекли 95% опухоли. Спустя три недели Скотт вернулась к работе.
Сам того не зная, Бэлзер воссоздал технологию для медицинского использования, похожую на Butterfly Network Device: этот сервис включает в себя 3D сканирование и платформу для докторов и пациентов, чтобы делиться результатами через защищенный облачный сервис. Сейчас Бэлзер ведет подкаст All Things 3D, куда часто приглашает докторов в качестве спикеров, и организовал семинар на тему 3D в медицине.