Чреспищеводная электрокардиостимуляция диагностическая
Диагностическая чпэкс
используется, главным образом, для оценки автоматической функции синусового узла /СУ/, состояния СА и АВ проведения, наличия и свойств ДПП.
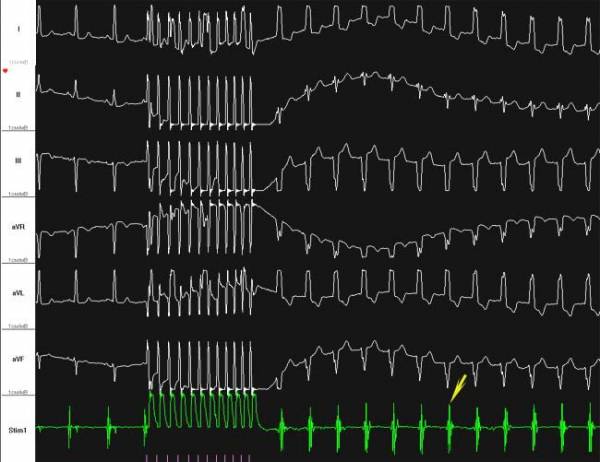
1. Оценка автоматической функции СУ производится с помощью определения ВВФСУ и КВВФСУ. При определении преавтоматической паузы измеряется интервал от последнего электрического стимула до первого зубца Р, вызванного синоатриальным импульсом. В случае, когда при выключении стимулятора первым начинает функционировать водитель ритма второго порядка, оценивается время восстановления его функции. ВВФСУ целесообразно определять на четырех частотах стимуляции в диапазоне от частоты, на 10% превышающей исходную, до максимальной частоты, проводящейся на желудочки без периодики Венкебаха. Стимуляция проводится примерно в течение тридцати секунд при постоянном визуальном контроле по кардиоскопу, затем включается запись ЭКГ, и после регистрации четырех-пяти стимуляционных комплексов ЧПЭКС прекращается; регистрация ЭКГ обычно производится до появления стабильного синусового ритма, но не менее 10 кардиоциклов. При экстрасистолии важно, чтобы экстрасистола не предшествовала моменту выключения стимулятора и не следовала сразу за ним. В этих случаях исследование повторяется на той же частоте стимуляции. После определения четырех значений преавтоматической паузы рассчитываются четыре величины КВВФСУ как разности между значениями ВВФСУ и средней продолжительностью исходного кардиоцикла. Целесообразно оценивать также вторичные паузы /интервалы РР, следующие за послестимуляционной паузой и превышающие ее/, которые являются ценным диагностическим признаком СССУ. По мнению большинства авторов, удлинение ВВФСУ или вторичных пауз свыше 1500 мс и КВВФСУ более 525 мс, а также восстановление водителя ритма второго порядка говорит о нарушении функции синусового узла. При этом в расчет принимаются наибольшие из четырех определенных значений ВВФСУ и КВВФСУ. В зависимости от реакции на введение атропина в дозе 0,025 мг/кг, результаты пробы рассматриваются как ваготоническая дисфункция СУ, если после его внутривенного введения отмечается адекватное увеличение частоты сердечных сокращений, ВВФСУ и вторичные паузы становятся меньше 1500 мс, а КВВФСУ меньше 525 мс. Если под действием атропина нормализации показателей не происходит или они ухудшаются, что говорит об улучшении проведения стимулов в СУ и большем подавлении его автоматизма, результаты пробы оценивают как СССУ. Для уменьшения влияния симпатической и парасимпатической нервной системы, особенно при восстановлении водителя ритма второго порядка с нормальной преавтоматической паузой, целесообразно повторить пробу после внутривенного введения пропранолола в дозе 0,2 мг/кг и атропина в дозе 0,04 мг/кг. Первоначально оценивается ЧСС, которая в норме должна увеличиваться не менее чем на 25%. Нормализация электрофизиологических показателей после "медикаментозной денервации" также указывает на дисфункцию СУ, а не на СССУ, обусловленный органическими причинами.
2. Оценка ВСАП при чреспищеводном ЭФИ производится по непрямым методам Narula или Strauss. При определении ВСАП по методу Strauss используется программированная стимуляция со сканированием предсердного цикла: тестирующий импульс наносится после каждого восьмого кардиоцикла до достижения ЭРПП, начиная от величины, на 20 мс меньшей продолжительности исходного кардиоцикла, с шагом 20 мс. При этом измеряется продолжительность исходного кардиоцикла Р Р , продолжительность тестирующего цикла Р Р и длительность цикла, следующего после стимулирующего Р Р . Полученные данные представляются графически, и ВСАП определяется по формуле: ВСАП=Р Р -Р Р . Подобный результат можно получить с помощью более простого метода Narula, при котором производится стимуляция предсердий в течение одной минуты с частотой, на 10 имп/мин превышающей исходную. ВСАП определяется как разность цикла после отключения стимулятора и исходного кардиоцикла. В норме ВСАП равно 200-240 мс, но по современным представлениям этот показатель не обладает достаточной информативностью.
3. Оценка АВ проведения основана на определении ЭРП АВС и ТВ.
Для определения ЭРП АВС производится программированная стимуляция предсердий, при которой после восьми стимулов в заданном режиме /базовый ритм/ следует тестирующий. Базовый ритм, как правило, 100 имп/мин или на 10 имп/мин превышает исходную частоту, а задержка тестирующего импульса первоначально устанавливается в пределах 300-350 мс. При ответе желудочков на тестирующий импульс интервал сцепления уменьшают с шагом 20 мс до исчезновения желудочкового ответа, а затем увеличивают с шагом 10 мс до его возобновления. Такая методика позволяет достаточно точно определить ЭРП АВС, за который принимают максимальный интервал сцепления тестирующего импульса, при котором отсутствует проведение на желудочки. В случае, когда на первый тестирующий импульс нет ответа желудочков, интервал сцепления увеличивают до получения желудочкового ответа с шагом 20 мс, а затем уменьшают с шагом 10 мс до его исчезновения. В норме ЭРП АВС равен 280-320 мс. Таким же образом определяется ЭРП ДПП. В этом случае интервал сцепления будет уменьшаться до тех пор, пока тестирующий St не проведется по АВС или /при ЭРП АВС>ЭРП ДПП/ St не перестанет проводиться на желудочки. Определение ТВ производится быстрым, но плавным увеличением частоты стимуляции до появления периодики Венкебаха в проведении импульсов с предсердий на желудочки, но не более чем до 250 имп/мин. Для подсчета ТВ измеряется интервал между первым импульсом, не проведенным на желудочки, и предыдущим. На его основании вычисляется значение ТВ , нормальные величины которой лежат в пределах от 120 до 200 имп/мин. Оценка АВ проведения производится при сопоставлении значений ЭРП АВС и ТВ. При ЭРП АВС, большем 320 мс, и ТВ, меньшей 120 имп/мин, можно говорить о скрытом нарушении АВ проведения, выраженность которого пропорциональна отклонению данных величин от нормальных значений. Значения ТВ, превышающие 200 имп/мин, позволяют предположить наличие ДПП. Эти предположения тем более обоснованы, чем выше значение ТВ, особенно при отсутствии исходной тахикардии. Вероятность наличия аномальных путей проведения увеличивается, если высокое значение ТВ сочетается с ЭРП, меньшим, чем 280 мс. Наличие короткого ЭРП ДПП /250 мс и менее/ при высоком значении ТВ у лиц с пароксизмами мерцательной аритмии прогностически неблагоприятно ввиду высокой частоты гемодинамических нарушений, опасности фибрилляции желудочков. Такие больные чаще всего нуждаются в хирургическом лечении. Наличие ДПП можно определить в ходе ЭФИ по появлению при ЧПЭКС явных признаков синдрома ВПУ /дельта-волны, уширения комплекса QRS, изменений процессов реполяризации/ или предположить на основании высокого значения ТВ. Признаки синдрома ВПУ могут проявляться при определенной частоте стимуляции, а при ее дальнейшем увеличении количественно возрастать или, реже, исчезать. Иногда отмечается интермиттирующее проведение по ДПП, когда часть импульсов проводится с признаками ДПП, а часть- без них, что определяется частотой стимуляции и соотношением ЭРП АВС и ДПП. Другим способом выявления латентного синдрома ВПУ является провокация фибрилляции предсердий с помощью парной, частой или сверхчастой стимуляции, а также оценка ЭКГ при мерцательной аритмии, развившейся спонтанно. В этом случае возможно транзиторное появление явных признаков предвозбуждения в ряде желудочковых комплексов. Диагностика скрытого синдрома ВПУ, обусловленного наличием дополнительных вентрикулоатриальных соединений, обладающих только ретроградным проведением, возможна при провокации пароксизмальной наджелудочковой реципрокной тахикардии. При этом интервал RP'>100 мс, как отмечалось выше, позволяет говорить о дополнительном ВА соединении.
В 1 больнице Минска врачи впервые провели операции по профилактике образования тромбов
В 1–й минской клинической больнице врачи впервые провели серию вмешательств по профилактике образования тромбов, которые опасны для жизни. Оторвавшись и попав в кровеносное русло, они могут закупорить сосуд, в том числе головного мозга. Особенность в том, что на этот раз не пришлось задействовать хирургов и применять общий наркоз. А пять пациентов, мужчины и женщины средних лет, быстрее пошли на поправку. Больничные палаты они покинули буквально на второй–третий день.
Речь о новой эндоваскулярной, внутрисосудистой методике — окклюзии ушка левого предсердия (в этом месте чаще всего и образуется тромб). Она становится буквально спасением при нарушениях ритма сердца — трепетании предсердий и мерцательной аритмии. Изначально таким пациентам врачи назначают лекарства, разжижающие кровь. «Однако у определенного процента людей эффект от их применения низкий или недостаточный. Для некоторых эти средства и вовсе небезопасны, так как могут спровоцировать не только аллергические реакции, но и кровотечения, — рассказывает заведующий ангиографическим кабинетом 1–й клиники, главный внештатный рентгенэндоваскулярный хирург комитета по здравоохранению Мингорисполкома Павел Черноглаз. — Потому выход был один — операция. Но если раньше, работая на опережение, хирурги проводили либо сложное вмешательство со вскрытием грудной клетки, либо оперировали без скальпеля при помощи эндоскопа, то сегодня появилась альтернатива».
Смысл в том, что в верхней части бедра в области паха врач делает небольшой прокол, вводит в него медицинские инструменты и под контролем рентгена ведет их через бедренную, а после полую вену до самого левого предсердия. Сюда и доставляют так называемый зонтик, или окклюдер, который раскрывается и заполняет изнутри собой ушко. Готово — надежную «заглушку» поставили! Теперь у тромба нет шанса навредить. И на все про все — только 40 — 50 минут. Кстати, расходы по такому ювелирному вмешательству полностью берет на себя государство, хотя стоимость только спасительного зонтика — около 10 тысяч у.е.
Раньше столь высокотехнологичные вмешательства были исключительно прерогативой РНПЦ «Кардиология» и Республиканского клинического медицинского центра Управления делами Президента. Теперь по–новому спасать пациентов будут и городские больницы. В 1–й минской клинике прорывной технологией владеют уже четыре специалиста.
Справка «СБ»
Мерцательной аритмией, приводящей к инсульту, страдают около 200 тысяч жителей Беларуси.
Советская Белоруссия № 93 (24723). Среда, 20 мая 2015
Автор публикации: Алла МАРТИНКЕВИЧ

