Чреспищеводная электрокардиостимуляция диагностическая
Диагностическая чпэкс
используется, главным образом, для оценки автоматической функции синусового узла /СУ/, состояния СА и АВ проведения, наличия и свойств ДПП.
1. Оценка автоматической функции СУ производится с помощью определения ВВФСУ и КВВФСУ. При определении преавтоматической паузы измеряется интервал от последнего электрического стимула до первого зубца Р, вызванного синоатриальным импульсом. В случае, когда при выключении стимулятора первым начинает функционировать водитель ритма второго порядка, оценивается время восстановления его функции. ВВФСУ целесообразно определять на четырех частотах стимуляции в диапазоне от частоты, на 10% превышающей исходную, до максимальной частоты, проводящейся на желудочки без периодики Венкебаха. Стимуляция проводится примерно в течение тридцати секунд при постоянном визуальном контроле по кардиоскопу, затем включается запись ЭКГ, и после регистрации четырех-пяти стимуляционных комплексов ЧПЭКС прекращается; регистрация ЭКГ обычно производится до появления стабильного синусового ритма, но не менее 10 кардиоциклов. При экстрасистолии важно, чтобы экстрасистола не предшествовала моменту выключения стимулятора и не следовала сразу за ним. В этих случаях исследование повторяется на той же частоте стимуляции. После определения четырех значений преавтоматической паузы рассчитываются четыре величины КВВФСУ как разности между значениями ВВФСУ и средней продолжительностью исходного кардиоцикла. Целесообразно оценивать также вторичные паузы /интервалы РР, следующие за послестимуляционной паузой и превышающие ее/, которые являются ценным диагностическим признаком СССУ. По мнению большинства авторов, удлинение ВВФСУ или вторичных пауз свыше 1500 мс и КВВФСУ более 525 мс, а также восстановление водителя ритма второго порядка говорит о нарушении функции синусового узла. При этом в расчет принимаются наибольшие из четырех определенных значений ВВФСУ и КВВФСУ. В зависимости от реакции на введение атропина в дозе 0,025 мг/кг, результаты пробы рассматриваются как ваготоническая дисфункция СУ, если после его внутривенного введения отмечается адекватное увеличение частоты сердечных сокращений, ВВФСУ и вторичные паузы становятся меньше 1500 мс, а КВВФСУ меньше 525 мс. Если под действием атропина нормализации показателей не происходит или они ухудшаются, что говорит об улучшении проведения стимулов в СУ и большем подавлении его автоматизма, результаты пробы оценивают как СССУ. Для уменьшения влияния симпатической и парасимпатической нервной системы, особенно при восстановлении водителя ритма второго порядка с нормальной преавтоматической паузой, целесообразно повторить пробу после внутривенного введения пропранолола в дозе 0,2 мг/кг и атропина в дозе 0,04 мг/кг. Первоначально оценивается ЧСС, которая в норме должна увеличиваться не менее чем на 25%. Нормализация электрофизиологических показателей после "медикаментозной денервации" также указывает на дисфункцию СУ, а не на СССУ, обусловленный органическими причинами.
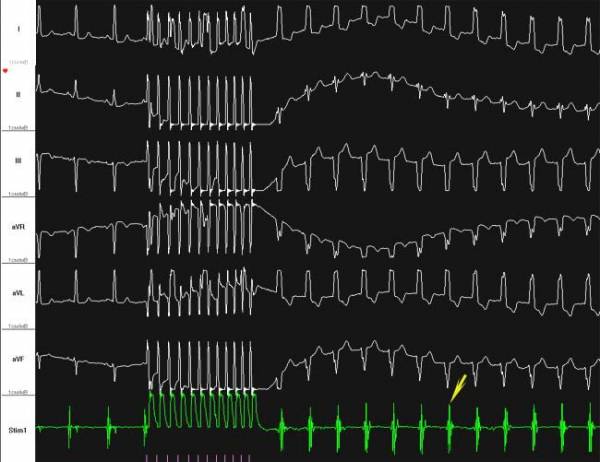
2. Оценка ВСАП при чреспищеводном ЭФИ производится по непрямым методам Narula или Strauss. При определении ВСАП по методу Strauss используется программированная стимуляция со сканированием предсердного цикла: тестирующий импульс наносится после каждого восьмого кардиоцикла до достижения ЭРПП, начиная от величины, на 20 мс меньшей продолжительности исходного кардиоцикла, с шагом 20 мс. При этом измеряется продолжительность исходного кардиоцикла Р Р , продолжительность тестирующего цикла Р Р и длительность цикла, следующего после стимулирующего Р Р . Полученные данные представляются графически, и ВСАП определяется по формуле: ВСАП=Р Р -Р Р . Подобный результат можно получить с помощью более простого метода Narula, при котором производится стимуляция предсердий в течение одной минуты с частотой, на 10 имп/мин превышающей исходную. ВСАП определяется как разность цикла после отключения стимулятора и исходного кардиоцикла. В норме ВСАП равно 200-240 мс, но по современным представлениям этот показатель не обладает достаточной информативностью.
3. Оценка АВ проведения основана на определении ЭРП АВС и ТВ.
Для определения ЭРП АВС производится программированная стимуляция предсердий, при которой после восьми стимулов в заданном режиме /базовый ритм/ следует тестирующий. Базовый ритм, как правило, 100 имп/мин или на 10 имп/мин превышает исходную частоту, а задержка тестирующего импульса первоначально устанавливается в пределах 300-350 мс. При ответе желудочков на тестирующий импульс интервал сцепления уменьшают с шагом 20 мс до исчезновения желудочкового ответа, а затем увеличивают с шагом 10 мс до его возобновления. Такая методика позволяет достаточно точно определить ЭРП АВС, за который принимают максимальный интервал сцепления тестирующего импульса, при котором отсутствует проведение на желудочки. В случае, когда на первый тестирующий импульс нет ответа желудочков, интервал сцепления увеличивают до получения желудочкового ответа с шагом 20 мс, а затем уменьшают с шагом 10 мс до его исчезновения. В норме ЭРП АВС равен 280-320 мс. Таким же образом определяется ЭРП ДПП. В этом случае интервал сцепления будет уменьшаться до тех пор, пока тестирующий St не проведется по АВС или /при ЭРП АВС>ЭРП ДПП/ St не перестанет проводиться на желудочки. Определение ТВ производится быстрым, но плавным увеличением частоты стимуляции до появления периодики Венкебаха в проведении импульсов с предсердий на желудочки, но не более чем до 250 имп/мин. Для подсчета ТВ измеряется интервал между первым импульсом, не проведенным на желудочки, и предыдущим. На его основании вычисляется значение ТВ , нормальные величины которой лежат в пределах от 120 до 200 имп/мин. Оценка АВ проведения производится при сопоставлении значений ЭРП АВС и ТВ. При ЭРП АВС, большем 320 мс, и ТВ, меньшей 120 имп/мин, можно говорить о скрытом нарушении АВ проведения, выраженность которого пропорциональна отклонению данных величин от нормальных значений. Значения ТВ, превышающие 200 имп/мин, позволяют предположить наличие ДПП. Эти предположения тем более обоснованы, чем выше значение ТВ, особенно при отсутствии исходной тахикардии. Вероятность наличия аномальных путей проведения увеличивается, если высокое значение ТВ сочетается с ЭРП, меньшим, чем 280 мс. Наличие короткого ЭРП ДПП /250 мс и менее/ при высоком значении ТВ у лиц с пароксизмами мерцательной аритмии прогностически неблагоприятно ввиду высокой частоты гемодинамических нарушений, опасности фибрилляции желудочков. Такие больные чаще всего нуждаются в хирургическом лечении. Наличие ДПП можно определить в ходе ЭФИ по появлению при ЧПЭКС явных признаков синдрома ВПУ /дельта-волны, уширения комплекса QRS, изменений процессов реполяризации/ или предположить на основании высокого значения ТВ. Признаки синдрома ВПУ могут проявляться при определенной частоте стимуляции, а при ее дальнейшем увеличении количественно возрастать или, реже, исчезать. Иногда отмечается интермиттирующее проведение по ДПП, когда часть импульсов проводится с признаками ДПП, а часть- без них, что определяется частотой стимуляции и соотношением ЭРП АВС и ДПП. Другим способом выявления латентного синдрома ВПУ является провокация фибрилляции предсердий с помощью парной, частой или сверхчастой стимуляции, а также оценка ЭКГ при мерцательной аритмии, развившейся спонтанно. В этом случае возможно транзиторное появление явных признаков предвозбуждения в ряде желудочковых комплексов. Диагностика скрытого синдрома ВПУ, обусловленного наличием дополнительных вентрикулоатриальных соединений, обладающих только ретроградным проведением, возможна при провокации пароксизмальной наджелудочковой реципрокной тахикардии. При этом интервал RP'>100 мс, как отмечалось выше, позволяет говорить о дополнительном ВА соединении.
В Беларуси разрабатывают медико-генетический паспорт для раннего выявления людей с генетической предрасположенностью к артериальной гипертензии
В Беларуси разрабатывают медико-генетический паспорт для раннего выявления людей с генетической предрасположенностью к артериальной гипертензии, гипертрофической кардиомиопатии, хронической сердечной недостаточности и атеротромбоза. Об этом сегодня журналистам сообщила ведущий научный сотрудник лаборатории артериальной гипертензии РНПЦ "Кардиология" Ольга Павлова, передает корреспондент БЕЛТА.
"Мы активно изучаем генетическую предрасположенность к артериальной гипертензии. С этой целью были обследованы около 400 человек с этим заболеванием. Найдено около 20 генов, которые отвечают за патологию сердечно-сосудистой системы, и сейчас полученные данные анализируются. Наследственный фактор влияет на развитие заболеваний сердечно-сосудистой системы в 40% случаев", - сказала Ольга Павлова.
Артериальная гипертензия (АГ) - известная также как высокое артериальное давление - повышает риск развития инфаркта, инсульта и почечной недостаточности.
Неконтролируемая гипертензия может приводить к аритмии, сердечной недостаточности, нарушениям зрения.
Риск развития этих осложнений возрастает при наличии других сердечно-сосудистых факторов риска, таких как диабет. У каждого третьего взрослого человека в мире развивается АГ.
В Беларуси от этого заболевания страдают почти 2 млн. человек. В возрасте 20-29 лет повышенное давление отмечается у 10% граждан, в возрасте 60 лет артериальной гипертензией страдают около 50%, у людей старше 70 лет повышенное давление наблюдается в 75% случаев. Распространенность заболевания в Минске составляет 31%, чуть ниже в других регионах - от 19% до 28%.
По результатам проведенной в апреле этого года общереспубликанской медицинско-просветительной акции "Вместе к здоровому сердцу", за 2 дня в 1603 пункта обратились 205 тыс. 235 человек в возрасте от 18 до 75 лет, у 58 тыс. 553 (28,5%) из которых было зарегистрировано повышенное давление. Из них 5 тыс. 109 участников узнали о своих проблемах с давлением впервые.
Гипертензию можно предотвращать. Риск развития болезни можно снизить уменьшением потребления соли, сбалансированным питанием, регулярной физической активностью, поддержанием нормального веса тела, отказом от употребления алкоголя и табака.
Ольга Павлова напомнила, что нормальным давлением считается 120/80, давление 140/90 - это уже гипертензия, 160/100 - гипертензия второй степени, а если давление 180/110 и выше, то это гипертензия третьей степени.

