Пароксизмальные аритмии сердца
Пароксизмальные нарушения ритма сердца являются одним из частых проявлений сердечно–сосудистых заболеваний. Такие аритмии, как желудочковая и суправентрикулярная тахикардия, пароксизмы мерцания и трепетания предсердий, могут вызывать тяжелые расстройства гемодинамики, приводить к развитию отека легких, аритмогенного шока, острой коронарной недостаточности и т.д. Некоторые виды аритмий, в частности, желудочковая тахикардия, особенно полиморфная, «пируэтная», мерцание предсердий при синдроме WPW, могут трансформироваться в трепетание и фибрилляцию желудочков и быть причиной внезапной остановки кровообращения. Поэтому больные с опасными видами аритмий нередко нуждаются в оказании помощи, направленной на экстренное купирование и профилактику пароксизмов. В то же время известно, что при проведении антиаритмической терапии возможны серьезные осложнения. Поэтому вопросы лечения и профилактики пароксизмальных аритмий весьма актуальны, но их решение нередко вызывает затруднения у врачей. Имеющиеся в литературе данные относительно тактики неотложной терапии пароксизмальных аритмий [1–7] не лишены противоречий.
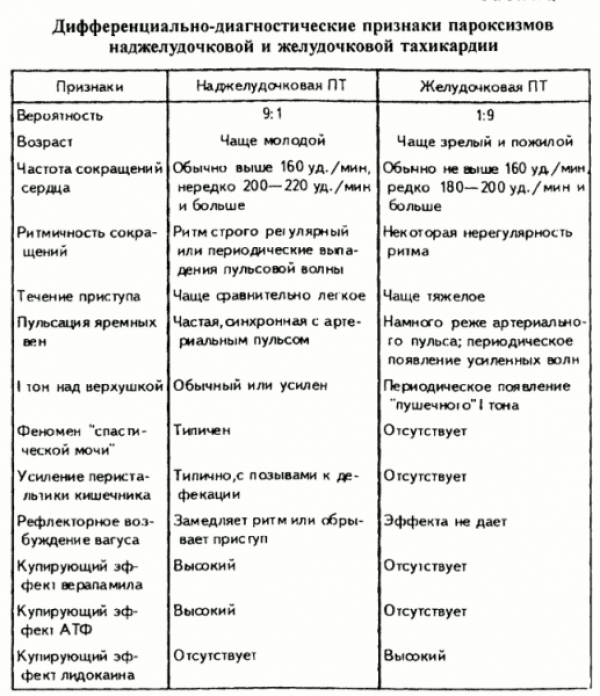
Для успешного купирования пароксизмальных аритмий необходима точная идентификация их разновидностей по данным ЭКГ.
Экспресс–диагностика пароксизмальных аритмий может вызывать затруднения. В частности, пароксизмальную суправентрикулярную тахикардию или трепетание предсердий с аберрантными желудочковыми комплексами бывает трудно отличить от желудочковой тахикардии. В ряде случаев точная диагностика возможна лишь при помощи регистрации пищеводного отведения ЭКГ, позволяющего выявить зубцы Р или волны F, не различающиеся в стандартных отведениях.
При определении тактики и методов лечения аритмий важно учитывать, каким заболеванием страдает больной, какие факторы способствуют возникновению и купированию аритмии. Например, у больных ишемической болезнью сердца для купирования пароксизмов, сопровождающихся признаками ишемии миокарда, более оправдано применение верапамила или пропранолола, которые обладают антиангинальным действием; при наличии признаков сердечной недостаточности целесообразно использование амиодарона или дигоксина; при аритмиях, развившихся на фоне нарушений электролитного баланса, лечение должно включать в себя препараты магния. Среди антиаритмиков, применяющихся для нормализации ритма при нарушении электролитного баланса, эффективно назначение оротата магния. Оротат магния не усугубляет внутриклеточный ацидоз (в отличие от препаратов, содержащих лактат магния), который часто встречается у пациентов при сердечной недостаточности. Кроме того, входящая в состав Магнерота оротовая кислота участвует в процессе обмена веществ в миокарде и фиксирует магний на АТФ в клетке, что необходимо для проявления его действия. Препарат назначают по 2 т. 3 р/сут в течение 7 дней, затем по 1 т. 2–3 р/сут. Продолжительность курса лечения 4–6 недель.
При выборе антиаритмического препарата важное значение может иметь учет результатов предшествующей терапии, а также субъективного отношения пациента к назначаемому лечению. Оценка всех этих данных играет важную роль в подборе эффективной терапии и уменьшении риска побочных эффектов. Последнее обстоятельство особенно существенно, т.к. антиаритмическая терапия может привести к более тяжелым последствиям, чем сама аритмия. По нашим данным [2], при проведении экстренной медикаментозной антиаритмической терапии серьезные, угрожающие жизни осложнения наблюдаются в 3,5% случаев. В связи с этим следует тщательно взвешивать целесообразность попыток быстро купировать аритмию внутривенным введением антиаритмиков на догоспитальном этапе. По нашему мнению, такие попытки допустимы в двух ситуациях:
1 – если гемодинамика стабильна, пароксизм субъективно плохо переносится, вероятность восстановления нормального ритма высока и в случае успеха госпитализация не потребуется;
2 – если имеются тяжелые расстройства гемодинамики или высока вероятность развития фибрилляции (асистолии) желудочков и транспортировка пациента в таком состоянии представляет высокий риск. В последнем варианте, который встречается довольно редко, допустимо использование электроимпульсной терапии (ЭИТ). Значительно чаще состояние больного позволяет его госпитализировать с учетом того, что антиаритмическая терапия в условиях стационара менее рискована.
Учитывая все перечисленные факторы, при определении тактики лечения необходимо иметь в виду, что одним из основных является характер аритмии.
Пароксизмальная суправентрикулярная тахикардия
Этот собирательный термин обобщает различные виды предсердной и атриовентрикулярной тахикардии. Наиболее частыми из них являются атриовентрикулярная реципрокная тахикардия, ортодромная тахикардия при скрытом или явном синдроме WPW и реципрокная предсердная. Данные аритмии имеют различия в тактике купирования.
При атриовентрикулярной реципрокной и ортодромной тахикардии, связанной со скрытым синдромом предвозбуждения желудочков, купирование следует начинать с механических приемов раздражения блуждающего нерва, среди которых наиболее действенны натуживание на высоте глубокого вдоха и массаж каротидного синуса. Не следует применять рекомендуемое рядом авторов давление на глазные яблоки из–за опасности повреждения глаз, болезненности этой манипуляции и меньшей, по сравнению с указанными выше пробами, эффективности. При отсутствии эффекта от указанных механических приемов следует ввести аденозинтрифосфат (АТФ) внутривенно быстро струйно в дозе 20 мг, если нет указаний на синдром слабости синусового узла (СССУ) и типичный синдром WPW. Этому препарату отдается предпочтение из–за относительно малого риска побочных действий. При отсутствии эффекта в случае стабильной гемодинамики можно прибегнуть к внутривенному введению верапамила в дозе 10 мг быстро струйно. В качестве альтернативных препаратов могут быть использованы новокаинамид, аймалин или амиодарон. Возможно применение и других препаратов, в частности, пропранолола, пропафенона, дизопирамида, которые по ситуации могут быть использованы не только внутривенно, но и перорально. При отсутствии эффекта показана ЭИТ. Последняя является средством выбора при атриовентрикулярной тахикардии с тяжелыми нарушениями гемодинамики (аритмогенный шок, отек легких, церебральная дисциркуляция).
При умеренно выраженных гемодинамических расстройствах (так называемой нестабильной гемодинамике) в случае неэффективности вагусных проб и АТФ можно ввести внутривенно амиодарон или дигоксин, а после улучшения состояния, если ритм не восстановился, прибегнуть к плановой пероральной терапии или ЭИТ.
У больных с тяжелыми формами СССУ (синдром бради– и тахикардии, приступы асистолии) средством выбора при купировании пароксизмов тахикардии является электрокардиостимуляция (ЭКС), возможно также проведение ЭИТ в условиях блока интенсивной терапии.
У больных с типичным синдромом WPW при купировании приступов тахикардии (в том числе с узкими комплексами QRS) не следует использовать верапамил, АТФ и сердечные гликозиды из–за опасности развития антидромной тахикардии с широкими комплексами QRS и высокой частотой ритма с возможным переходом в трепетание желудочков. В таких случаях можно применять вагусные пробы, новокаинамид или амиодарон внутривенно, могут быть эффективны также аймалин и пропафенон. При антидромной тахикардии с широкими желудочковыми комплексами эффективны те же препараты и ЭИТ (проведение вагусных проб нецелесообразно).
При пароксизмах предсердной реципрокной тахикардии для купирования атак и для урежения сердечного ритма можно использовать верапамил, бета–адреноблокаторы, амиодарон или дигоксин, а также ЭИТ. Автоматическая и хаотическая предсердные тахикардии чаще требуют не экстренной, а плановой терапии.
Пароксизмальное мерцание предсердий
Этим термином обозначают мерцание предсердий давностью не более 7 суток с возможностью спонтанного купирования. Приступы мерцания предсердий, особенно нормо– и брадисистолической формы, нередко не вызывают выраженных гемодинамических расстройств, могут не сопровождаться заметным ухудшением состояния и самочувствия больного. При этих обстоятельствах экстренная антиаритмическая терапия не требуется, т.к. она может ухудшить состояние пациента. Однако попытки восстановить нормальный ритм целесообразны, и делать это лучше с помощью назначаемых внутрь антиаритмических препаратов. Среди последних в первую очередь можно назвать пропафенон в дозе 450–600 мг однократно и хинидин по 200 мг через 4 часа в суммарной дозе до 1,2 г. Восстановлению синусового ритма могут способствовать также пропранолол (20 мг на прием), оротат магния (1000 мг 3 раза в сутки). У больных с выраженной органической патологией сердца, с клиническими признаками сердечной недостаточности или артериальной гипотензией хинидин, пропафенон и пропранолол не показаны. В таких случаях можно использовать амиодарон в дозе 1,2–1,8 г в сутки или дигоксин в сочетании с препаратами калия и магния. При плохо субъективно переносимой тахисистолической форме аритмии со стабильной гемодинамикой могут быть целесообразны попытки восстановить синусовый ритм с помощью внутривенного введения антиаритмиков. В нашей стране для этой цели чаще всего используют новокаинамид в дозе до 1,0 г, вводимый в течение 10–20 минут. Большей эффективностью обладает аймалин, который вводится внутривенно в течение 10–15 минут в дозе до 100 мг. В зарубежной литературе имеются указания на высокую купирующую эффективность препарата класса IC флекаинида, а также препаратов III–го класса дофетилида и ибутилида [8]. Представителем последнего класса является отечественный препарат нибентан, купирующая эффективность которого при данной аритмии составляет около 80% [9]. При приступах, сопровождающихся критическими нарушениями гемодинамики, а также при пароксизмах с резко выраженной тахикардией и широкими комплексами QRS у больных с синдромом WPW показана экстренная ЭИТ, однако такие случаи встречаются нечасто. При менее выраженных нарушениях гемодинамики может быть использован амиодарон внутривенно струйно и капельно в дозе до 1,5 г в сутки или дигоксин с последующей (при необходимости) плановой антиаритмической терапией или ЭИТ.
Имеется ряд состояний, при которых попытки экстренного купирования пароксизмов мерцания предсердий не показаны. К таким состояниям относятся тяжелые формы СССУ, высокий риск тромбоэмболий, выраженные хронические расстройства гемодинамики, приступы аритмии, продолжающиеся более двух суток, и некоторые другие. В таких случаях лечение должно быть направлено на стабилизацию гемодинамики, урежение ритма сердца и профилактику тромбоэмболий.
При пароксизмах мерцания предсердий с брадисистолией желудочков антиаритмическая терапия, как правило, не показана.
При персистирующей и постоянной формах мерцания предсердий неотложная помощь может требоваться лишь в случаях резкого учащения ритма желудочков и имеет целью урежение последнего, улучшение состояния и самочувствия больного. Это обычно достигается внутривенным введением верапамила или дигоксина.
При лечении мерцания предсердий наряду с антиаритмическими препаратами следует назначать антитромботические средства, которые являются важной составной частью плановой терапии таких больных.
Пароксизмальное трепетание предсердий
Трепетание предсердий. являясь одной из форм мерцательной аритмии, по клиническим проявлениям мало отличается от мерцания предсердий, однако характеризуется несколько большей стойкостью пароксизмов и большей резистентностью к антиаритмическим препаратам. Различают правильную (ритмичную) и неправильную формы данной аритмии.
Последняя по клинике имеет большее сходство с мерцанием предсердий.
Кроме того, выделяютдва основных типа трепетания предсердий:
1 – классическое (типичное);
2 – очень быстрое (атипичное).
Тактика лечения пароксизмов трепетания предсердий в значительной мере зависит от степени выраженности гемодинамических расстройств и самочувствия больного. Данная аритмия, даже при значительной тахисистолии желудочков, нередко не вызывает резких нарушений гемодинамики и мало ощущается пациентом. К тому же такие пароксизмы обычно трудно купируются внутривенным введением антиаритмиков, которые могут даже вызвать ухудшение состояния больного. Поэтому в таких случаях экстренная терапия, как правило, не требуется. При плохой переносимости аритмии можно ввести внутривенно верапамил или пропранолол, а при наличии гемодинамических расстройств – дигоксин, что позволит уредить ритм желудочков и улучшить состояние больного. Таким образом, приступы трепетания предсердий чаще следует купировать не в экстренном, а в плановом порядке. Исключение составляют нечасто встречающиеся случаи, когда приступы данной аритмии вызывают критические расстройства гемодинамики. В таких ситуациях показана экстренная ЭИТ.
Говоря о медикаментозном лечении данной аритмии, следует иметь в виду, что, по данным авторов концепции «Сицилианского гамбита», пароксизмы трепетания предсердий 1–го типа лучше купируются препаратами класса IA (хинидином, новокаинамидом, дизопирамидом), однако при использовании препаратов этого класса имеется риск парадоксального учащения ритма желудочков, поэтому лучше в первую очередь применять верапамил или b–адреноблокаторы. Пароксизмы трепетания предсердий 2–го типа лучше купируются препаратами III–го класса, в частности, амиодароном. Отечественными авторами [9] отмечена высокая эффективность нибентана при купировании трепетания предсердий.
Трепетание предсердий, рефрактерное к лекарственным средствам, устраняют с помощью частой стимуляции предсердий через пищеводный электрод или посредством ЭИТ.
Пароксизмальная желудочковая тахикардия
Этим термином обозначают ритмы, исходящие из эктопических очагов, расположенных дистальнее бифуркации пучка Гиса с частотой импульсации 130–250 в минуту, а также залпы желудочковых экстрасистол более 5 подряд. Эпизоды, длящиеся более 30 сек., называют стойкой, а менее – нестойкой желудочковой тахикардией. Кроме того, в зависимости от постоянства или изменчивости формы желудочковых комплексов, различают моно– и полиморфную желудочковую тахикардию. Кратковременные эпизоды желудочковой тахикардии могут протекать бессимптомно, стойкая тахикардия, как правило, вызывает гемодинамические нарушения. Известно, что у больных с органическими заболеваниями сердца, особенно при снижении сократительности левого желудочка, желудочковая тахикардия может быть самостоятельным фактором, отягощающим жизненный прогноз. Некоторые виды пароксизмальной желудочковой тахикардии, особенно полиморфная («пируэтная»), могут непосредственно переходить в трепетание и мерцание желудочков, быть причиной остановки кровообращения и внезапной аритмической смерти. Поэтому пароксизмальная желудочковая тахикардия почти всегда требует специальной терапии, направленной на устранение и предупреждение приступов.
Тактика экстренного купирования пароксизмов желудочковой тахикардии в значительной мере зависит от степени выраженности гемодинамических расстройств. При наличии тяжелых нарушений гемодинамики (их варианты указаны выше) показана экстренная ЭИТ. При умеренно выраженных признаках нестабильной гемодинамики следует отдать предпочтение внутривенному введению амиодарона в дозе 150 мг за 10 минут, затем 300 мг в течение 2 часов с последующей медленной инфузией до 1800 мг в сутки. Альтернативой может служить струйное введение лидокаина в дозе до 200 мг в течение 5 минут. При отсутствии эффекта и усугублении гемодинамических нарушений показана ЭИТ. При стабильной гемодинамике купирование лучше начинать с введения лидокаина в указанной выше дозе, а при отсутствии эффекта использовать новокаинамид в дозе до 1,0 г в течение 10–20 минут. При снижении систолического артериального давления ниже 100 мм этот препарат можно сочетать с мезатоном. Помимо новокаинамида, можно применять мексилетин в дозе до 250 мг или аймалин до 100 мг внутривенно в течение 10–20 минут, а также амиодарон в указанной выше дозе. При отсутствии эффекта показана ЭИТ.
Для купирования пароксизмов полиморфной желудочковой тахикардии типа «пируэт» можно использовать лидокаин или сернокислую магнезию внутривенно, а также ЭИТ.
При наличии синдрома удлиненного интервала QT не следует применять препараты, замедляющие реполяризацию желудочков, в частности, амиодарон, новокаинамид, аймалин и др., хотя при полиморфной желудочковой тахикардии без удлинения интервала QT использование этих препаратов допустимо. Различают врожденное и приобретенное удлинение интервала QT.
Врожденный синдром удлиненного QT–интервала представляет собой сочетание увеличения длительности QT–интервала на обычной ЭКГ с пароксизмами желудочковой тахикардии «пируэт», клинически проявляющимися синкопальными состояниями и нередко заканчивающимися «внезапной смертью» у детей и подростков.
Приобретенное удлинение QT интервала может возникнуть при атеросклеротическом или постинфарктном кардиосклерозе, при кардиомиопатии, на фоне и после перенесенного мио– или перикардита. Увеличение дисперсии интервала QT (более 47 мс) может также являться предиктором развития аритмогенных синкопальных состояний у больных с аортальными пороками сердца. Пациентам с врожденным удлинением интервала QT необходим постоянный прием b–блокаторов в сочетании с препаратами магния (2 табл. 3 раза в день). Для купирования приобретенного удлиненного интервала QT применяется внутривенное введение магния из расчета 0,5–0,6 г магния в 1 час в течение первых 1–3–х суток с последующим переходом на ежедневный пероральный прием оротата магния 2 табл. 3 раза не менее 4–12 недель. Имеются данные, что у больных острым инфарктом миокарда, получавших подобную терапию, отмечены нормализация величины и дисперсии интервала QT и частоты желудочковых нарушений ритма.
Профилактика пароксизмальных аритмий
При пароксизмальных суправентрикулярных аритмиях (мерцание и трепетание предсердий, наджелудочковая тахикардия) профилактическую терапию целесообразно назначать главным образом при наличии частых (возникающих несколько раз в месяц) приступах. Исключение составляют больные со злокачественными, тяжело протекающими или угрожающими жизни пароксизмами, когда такое лечение необходимо и при более редких атаках. Обычно же при редких пароксизмах для больного выгоднее купировать их разовыми приемами антиаритмиков, чем принимать последние длительно для профилактики. Такой же тактики рекомендуется придерживаться при редких приступах доброкачественной желудочковой тахикардии.
Для профилактики пароксизмов наджелудочковых аритмий наиболее эффективны амиодарон, соталол и пропафенон; могут быть эффективны также этацизин, аллапинин и дизопирамид. Последние четыре препарата, относящиеся к классу IC, целесообразно назначать лишь больным с нерезко выраженной органической патологией сердца, при отсутствии снижения сократительной способности миокарда. При наличии выраженных изменений миокарда и снижения сократительности левого желудочка предпочтительно использование амиодарона; возможно назначение b–адреноблокаторов (атенолола, метопролола и др.), начиная с малых доз.
Учитывая возможность развития побочных действий и привыкания к антиаритмическим препаратам при длительном непрерывном их приеме, мы рекомендуем проводить профилактическую терапию в виде прерывистых курсов, прекращая лечение по достижении эффекта и возобновляя его по мере необходимости.
При злокачественных видах желудочковой тахикардии профилактическая терапия необходима вне зависимости от частоты приступов, и проводиться она должна непрерывно. Однако для уменьшения вероятности развития побочных эффектов и привыкания возможно чередование эффективных антиаритмиков, например, амиодарона и соталола. По данным рандомизированных исследований [10,11], последние два препарата наиболее эффективны при профилактике угрожающих жизни желудочковых аритмий.
В последние годы в клиническую практику все шире входит использование имплантируемых кардиовертеров–дефибрилляторов для снижения риска смерти больных, имеющих злокачественные желудочковые аритмии [12]. Изучаются возможности сочетанного применения этих аппаратов и медикаментозных антиаритмических средств.
В заключение необходимо подчеркнуть, что целью антиаритмической терапии является не только устранение и предупреждение пароксизмальных аритмий, но и улучшение жизненного прогноза, а для этого очень важно не допустить негативного гемодинамического и проаритмического действия назначаемых препаратов.
Литература:
1. Дощицин В.Л. Лечение аритмий сердца. М.,»Медицина», 1993.– 320 с.
2. Дощицин В.Л., Чернова Е.В. Неотложная помощь больным с нарушениями сердечного ритма. Российский кардиологический журнал, 1996, №6, с.13–17
3. Кушаковский М.С. Аритмии сердца (2–е издание). Санкт–Петербург, «Фолиант»,1998.–640 с.
4. Ардашев В.Н., Стеклов В.И. Лечение нарушений сердечного ритма. М.,1998.,165 с.
5. Фомина И.Г. Нарушения сердечного ритма. М., «Русский врач», 2003. – 192 с.
6. Бунин Ю.А. Лечение тахиаритмий сердца. М. 2003.– 114 с.
7. Прохорович Е.А., Талибов О.Б., Тополянский А.В. Лечение нарушений ритма и проводимости на догоспитальном этапе. Лечащий врач, 2002, №3, с. 56–60
8. ACC/AHA/ESC guidelines for management of patients with atrial fibrillation. European Heart J., 2001, 22, 1852–1923
9. Руда М.Я., Меркулова И.Н., Драгнев А.Г. и др. Клиническое изучение нового антиаритмического препарата Ш–го класса нибентана. Сообщение 2: эффективность у больных с суправентрикулярными нарушениями ритма. Кардиология, 1996, №6, с.28–37
10. The CASCADE Investigators. Randomized antiarrhythmic drug therapy in survivors of cardiac arrest. Amer. J. Cardiol.,1993, 72, 280–287
11. Mason J.W., for the Electrophysiologic Study vs Electrocardiographic Monitoring (ESVEM) Investigators. A comparison of electrophysiologic testing with Holter monitoring to predict antiarrhythmic drug efficacy for ventricular tachyarrhythmias. N.Engl.J.Med., 1993, 329,445–451
12. Siebels J., Kuck K. and the CASH Investigators. Implantable cardioverter defibrillator сompared with antiarrhythmic drug therapy in cardiac arrest survivors. Amer.Heart J.,1994, 127, 1139–1144
В Беларуси разрабатывают медико-генетический паспорт для раннего выявления людей с генетической предрасположенностью к артериальной гипертензии
В Беларуси разрабатывают медико-генетический паспорт для раннего выявления людей с генетической предрасположенностью к артериальной гипертензии, гипертрофической кардиомиопатии, хронической сердечной недостаточности и атеротромбоза. Об этом сегодня журналистам сообщила ведущий научный сотрудник лаборатории артериальной гипертензии РНПЦ "Кардиология" Ольга Павлова, передает корреспондент БЕЛТА.
"Мы активно изучаем генетическую предрасположенность к артериальной гипертензии. С этой целью были обследованы около 400 человек с этим заболеванием. Найдено около 20 генов, которые отвечают за патологию сердечно-сосудистой системы, и сейчас полученные данные анализируются. Наследственный фактор влияет на развитие заболеваний сердечно-сосудистой системы в 40% случаев", - сказала Ольга Павлова.
Артериальная гипертензия (АГ) - известная также как высокое артериальное давление - повышает риск развития инфаркта, инсульта и почечной недостаточности.
Неконтролируемая гипертензия может приводить к аритмии, сердечной недостаточности, нарушениям зрения.
Риск развития этих осложнений возрастает при наличии других сердечно-сосудистых факторов риска, таких как диабет. У каждого третьего взрослого человека в мире развивается АГ.
В Беларуси от этого заболевания страдают почти 2 млн. человек. В возрасте 20-29 лет повышенное давление отмечается у 10% граждан, в возрасте 60 лет артериальной гипертензией страдают около 50%, у людей старше 70 лет повышенное давление наблюдается в 75% случаев. Распространенность заболевания в Минске составляет 31%, чуть ниже в других регионах - от 19% до 28%.
По результатам проведенной в апреле этого года общереспубликанской медицинско-просветительной акции "Вместе к здоровому сердцу", за 2 дня в 1603 пункта обратились 205 тыс. 235 человек в возрасте от 18 до 75 лет, у 58 тыс. 553 (28,5%) из которых было зарегистрировано повышенное давление. Из них 5 тыс. 109 участников узнали о своих проблемах с давлением впервые.
Гипертензию можно предотвращать. Риск развития болезни можно снизить уменьшением потребления соли, сбалансированным питанием, регулярной физической активностью, поддержанием нормального веса тела, отказом от употребления алкоголя и табака.
Ольга Павлова напомнила, что нормальным давлением считается 120/80, давление 140/90 - это уже гипертензия, 160/100 - гипертензия второй степени, а если давление 180/110 и выше, то это гипертензия третьей степени.

