Радиочастотная катетерная аблация (РЧА) АВ-соединения (АВ-узла)
Метод радиочастотной аблации АВ-соединения в сочетании с имплантацией современной частотноадаптирующей системы стимуляции является безопасным, эффективным оперативным вмешательством, обеспечивающим надежный контроль частоты ритма желудочков и улучшение качества жизни пациентов, и является методом выбора при лечении медикаментознорезистентных форм мерцательной аритмии.
Основными показателями для радиочастотной аблации АВ соединения:
- высокая частота сердечного ритма (ЧЖС) с выраженным дефицитом пульса, которая не подвергается адекватной коррекции с помощью антиаритмических или отрицательных хронотропных препаратов в сочетании с дисфункцией левого желудочка (сердечная недостаточность). Это небольшая группа больных, которым радиочастотная аблация предсердно-желудочкового узла проводится по жизненным показаниям
- в тех случаях, когда у пациента выявляется тахи-брадиформа мерцательной аритмии, и пациент направляется для имплантации электрокардиостимулятора (сочетание СССУ + мерцательная аритмия)
- прогрессирующая сердечная недостаточность, кардиомигалия, снижение фракции выброса, высокая частота сердечных сокращений (тахисистолия), которая не корригируется лекарственными препаратами
- в тех случаях, когда проведение радиочастной аблации "изоляции легочных вен" не представляется возможным
Процедура РЧА AV - соединения относится к категории малотравматичных инвазивных видов оперативного лечения. Возможные осложнения сходны с таковыми при имплантации электрокардиостимулятора и подробно описаны в разделе "имплантация ЭКС".
Несмотря на то, что преимущества аблации AV-узла несомненны, среди ограничений этой методики можно указать постоянную необходимость антикоагуляционной терапии, потерю АВ синхронности и пожизненную зависимость от имплантированного ЭКС.
В 80-х годах широкое распространение получил метод катетерной абляции АВ-соединения (от лат. ablatio – отнимание) в сочетании с имплантацией системы электрокардиостимуляции для контроля частоты сокращений желудочков у пациентов с мерцательной аритмией, рефрактерной к антиаритмической терапии.
Под этим термином, принятым в англоязычной литературе, подразумевается создание искусственной АВ-блокады путем воздействия в области АВ - соединения различными физическими факторами.
Изначально для создания искусственной полной АВ - блокады применялся метод электродеструкции или фульгурации, при этом воздействие в области АВ - соединения производилось разрядом дефибриллятора.
В нашем отделении накоплен большой опыт использования фульгурации АВ - соединения в лечении больных с медикаментозно-рефрактерными формами наджелудочковых тахиаритмий.
В период с 1982 г. метод трансвенозной электродеструкции проводящих путей сердца был использован у 170 пациентов.
Несмотря на достаточную эффективность фульгурации, данный метод имеет целый ряд недостатков (наличие баротравмы, необходимость общей анестезии, желудочковые нарушения ритма и т.д.), что значительно ограничило его применение в клинике.
В 90-х годах был разработан метод радиочастотной абляции (РЧА), который, имея высокую эффективность и низкий уровень осложнений, почти полностью вытеснил метод фульгурации.
С 1996 года наша клиника применяет метод радиочастотной абляции больным с постоянной и пароксизмальной формой мерцательной аритмии и, в ряде случаев, у пациентов с трепетанием предсердий.
Этапы проведения РЧА
Оперативное вмешательство проводится в условиях рентгеноперационной.
В качестве анестезии применяется сочетание местной (новокаин) и внутривенной анестезии (Диприван).
После установки эндокардиальных электродов для постоянной кардиостимуляции и налаживания временной стимуляции правого желудочка начинается этап радиочастотной аблации.
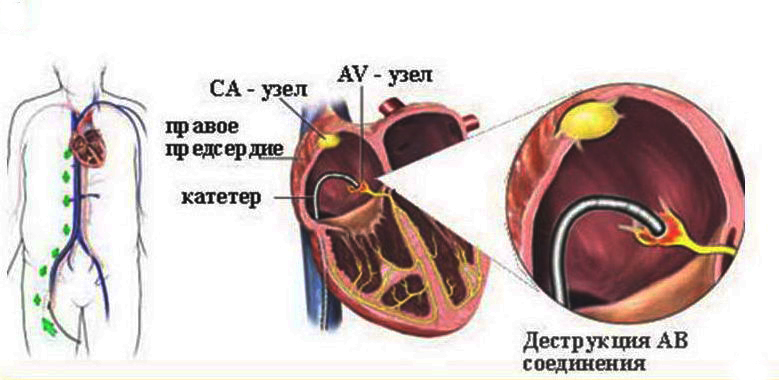
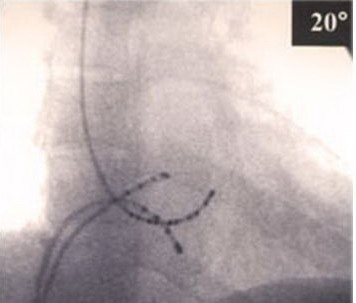
В ходе операции контроль положения аблационного электрода осуществляется по двум критериям: анатомический (использование рентгеноскопии) и регистрация электрограммы пучка Гиса (электрофизиологический).
Аблационый электрод распологается в переднесептальной области правого предсердия. После регистрации потенциала пучка Гиса проводится радиочастотное воздействие при температуре 40–60°С и при получении искусственной полной АВ-блокады ритм поддерживается временной стимуляцией правого желудочка.
После оценки стабильности полученного эффекта в течение 30 мин наблюдения, производится имплантация постоянного водителя ритма (ЭКС).
В большенстве случаев АВ-блокада достигается на первой минуте РЧА воздействия.
При неэффективности РЧА из правых отделов сердца применяется левосторонний доступ к АВ- соединению (особенность анатомического расположения АВ-узла).
Прогноз
С момента начала применения в клинической практике частотноадаптирующих ЭКС у пациентов после выполнения РЧА АВ-соединения улучшается качество жизни, отсутствует антиаритмическая терапия, уменьшается количество повторных госпитализаций, и значительно возрастает толерантность к физической нагрузке, что непосредственно связано с нормализацией гемодинамических показателей.
Наиболее эффективным после РЧА является имплантация современных двухкамерных ЭКС (при пароксизмальных формах МА и наличии синусового ритма). Эффект основан на физиологическом Р-синхронизированном ритме, либо секвенциальной стимуляции без нарушения предсердно-желудочковой синхронизации.
Использование более совершенных систем двухкамерной стимуляции с функцией автоматического переключения режимов стимуляции (auto switch mode) позволяет сохранить для больных преимущества физиологической стимуляции на синусовом ритме.
Более того, такой способ стимуляции, оказывает антиаритмическое действие и снижает риск возникновения пароксизмов мерцательной аритмии и свойственных ему осложнений.
Уровень смертности при обмороках сердечного происхождения достигает 10 %.

50-летнюю Нину Михайловну «скорая» привезла в больницу с диагнозом судороги. Она проснулась среди ночи с сильной болью в животе. На глазах у мужа стала пепельно-серой, буквально обливалась потом… И тут вдруг потеряла сознание. Перестала дышать. Только через пару минут постепенно стала приходить в себя. Муж Нины Михайловны рассказал врачам, что судорог и прикусов языка во время и после приступа у жены не было, как не было и послеобморочной спутанности сознания. Сказал еще, что несколько лет назад, когда у нее свело икроножную мышцу, она точно так же теряла сознание.
После обследования пациенте поставили диагноз: сосудистый обморок, спровоцированный болью.
Второй случай. Пенсионер Даниил Ильич в последние месяцы падал в обморок даже несколько раз. Все начиналось со звона в ушах, и потом он на секунды отключался. Тут надо сказать и о прошлом «опыте» мужчины: два инфаркта, один инсульт.
После последнего обморока больного госпитализировали. У него был очень редкий пульс. Пациента уложили на койку, а вскоре он пробормотал медсестре: «Я ухожу…» На ЭКГ-мониторе в тот момент была долгая пауза — отсутствие сокращений сердца… Сейчас Даниил Ильич живет с водителем ритма — электрокардиостимулятором, который обеспечивает ему пульс нужной частоты.
Людей с обмороками не так и мало. И часто врачи в замешательстве: необъяснимые потери сознания. Могут, например, списать на трудноизлечимую эпилепсию. Тогда, увы, больные лечатся с неверным диагнозом. Очень часто таким диагнозом страдают дети.
У 12-летнего Никиты с пяти лет частые обмороки. Все это время он наблюдался у неврологов как эпилептик. Получал противосудорожные препараты, все большими и большими дозами. Без эффекта. При плановом медосмотре электрокардиограмма ребенка привлекла внимание аритмологов. Оказалось, эпилепсия тут ни при чем. Причина — в электрической аномалии в сердце. А проявляется она так: сердце иногда полностью останавливается, обычно после «залпов» быстрого, до 200 ударов в минуту, пульса. Теперь Никите помогает имплантированный кардиовертер-дефибриллятор. Прибор распознает опасные аритмии и тут же прерывает их, не давая сердцу «захлебнуться» в патологическом ритме.
Итак, обморок. Все знают, что это такое, но не все знают, почему так происходит. Потому что мозг вдруг не получает достаточно крови и кислорода. Почти у 50 % взрослых хотя бы раз в жизни случался обморок (кстати, его медицинский термин — синкоп). Вообще, из всех пациентов, обращающихся за неотложной помощью, больше 3 % — те, кто страдает синкопальными состояниями. Конечно, случаются обмороки и у почти здоровых людей. Провоцируются они, например, сильным испугом, болью, духотой, переутомлением, нагрузками. Но есть и куда более серьезные «провокаторы». В 10 % случаев за обмороками скрываются болезни сердца: кардиомиопатия, миокардит, врожденный порок сердца, а еще так называемые первичные электрические болезни сердца, при которых без явных признаков поражения сердечной мышцы может развиться жизнеугрожающая аритмия, говорит хирург, аритмолог, кардиолог 9-й клинической больницы Минска Сергей Моисеенко (на снимке).
Уровень смертности при обмороках сердечного происхождения достигает 10 % (более половины их связано с аритмией). В случае невыясненных причин синкопальных состояний смертность — 36,6 %.
Пациенты после обморока госпитализируются с самыми разными диагнозами. Определить истинные причины случившегося, утверждают доктора, порой непросто даже после тщательнейшего обследования. И в 25 % случаев эти причины остаются, увы, так и невыясненными, а пациент продолжает при этом сильно рисковать. Рискует, например, развить жизнеугрожающую аритмию, что может закончиться синдромом внезапной смерти. Или получить рецидивы пусть и менее фатальных, но тоже опасных обмороков. Наконец, при потере сознания можно попросту травмироваться. Упал, очнулся — разбитая голова. Или же представьте: человек «нырнул» в обморок прямо на рабочем месте, а работа его связана с высотой или движущимися механизмами...
Как видно, обмороки — проблема серьезная. А раз есть проблема — должно быть и решение, то есть своевременная диагностика и выбор правильной терапии этого опасного явления.
— Создать центр обморочных состояний — эту идею я вынашиваю несколько лет. В России, например, подобное учреждение работает уже давно, — рассказывает Сергей Моисеенко. — Есть идеи организовать такой центр на базе 9-й больницы или Минского консультационно-диагностического центра. Планируется привлечь специалистов, диагностические службы и оборудование из разных клиник. Пока в стране нет отдельных специалистов, занимающихся именно обмороками, а в кадровом реестре нет и такой специальности, как синкополог.
Даже после полного осмотра пациенту центра, если понадобится, назначат дополнительные исследования. То есть врачи будут делать все, чтобы определить-таки истинную причину болезни. А в случаях, когда в короткие сроки это сделать все же не удастся, пациента внесут в специальную базу данных, он будет регулярно наблюдаться специалистами до тех пор, пока не определят природу его синкопальных эпизодов. Ни один не уйдет после обследования, не получив ответов на свои вопросы, подчеркивает Сергей Моисеенко.
Сейчас создается виртуальный прототип центра. Он соберет внушительную библиотеку материалов, посвященных проблеме обмороков. Люди смогут бесплатно проконсультироваться онлайн, расшифровать ЭКГ и получить разную информацию о своем сердечно-сосудистом здоровье.

