Как стать донором? Репортаж из минского РНПЦ трансфузиологии и медицинских биотехнологий
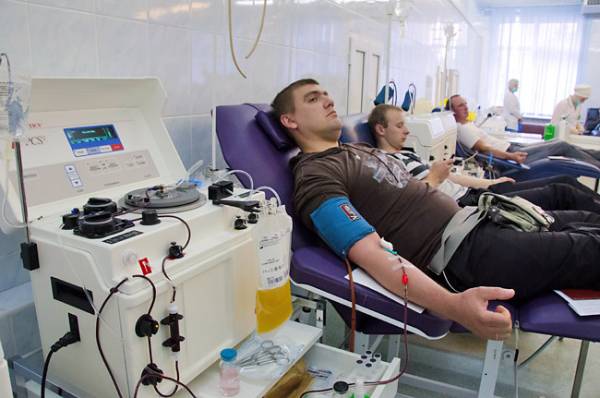
В прошлом году доноры крови спасли жизнь 160 тысячам белорусов.
Без донорской крови в принципе невозможны высокотехнологичные хирургические вмешательства, ведь за одну операцию пациенту переливается от 2 до 6 литров плазмы. Кроме того, эту живительную жидкость используют при изготовлении лекарственных препаратов. Как и кем заготавливается кровь в нашей стране и готовы ли белорусы отдавать ее безвозмездно? За ответами корреспондент «Р» отправилась в РНПЦ трансфузиологии и медицинских биотехнологий.
Мелкое сито отбора
— Я здесь во второй раз, и интерес у меня исключительно меркантильный, — устраивается поудобнее в специальном кресле студент-второкурсник Иван. — За один раз получу более 400 тысяч рублей. Хорошая добавка к стипендии и два дня освобождения от учебы.
Всего 15 минут — и молодой человек свободен. Ближайшие полчаса он проведет в зале для отдыха под присмотром врачей. Шутка ли, за один раз отдать 450 миллилитров крови. Следующий раз сделать это он сможет только через два месяца. Именно столько времени восстанавливаются эритроциты.
— Доноры приходят к нам только по записи, — рассказывает Татьяна Клестова, заместитель директора по трансфузиологии. — Бывает, что записаться возможно только на один-два месяца вперед.
Как стать донором? Во-первых, нужно быть совершеннолетним. Во-вторых, здоровым. Больные туберкулезом, вирусными гепатитами В и С, ВИЧ и сифилисом, сердечно-сосудистыми, психическими и другими серьезными заболеваниями донорами никогда не станут. Равно как и люди, страдающие наркотической и алкогольной зависимостью, те, кто весит меньше 55 килограммов или же страдает ожирением 3-й степени. Для беременных женщин и кормящих мам, любителей татуировок и пирсинга существуют ограничения. Также временно отстранят от донорства с насморком, ОРВИ и гриппом, после недавно перенесенной операции и сделанных прививок, приема медикаментов.
Чтобы сдать кровь, нужно пройти ряд процедур. Для начала по телефону записаться в очередь, после приехать в пункт сдачи (а это не только республиканский центр) и зарегистрироваться. К слову, в нашей стране 19 станций и 36 отделений переливания крови и 144 кабинета трансфузиологической помощи. В медицинском учреждении нужно заполнить анкету, указать в ней имеющиеся заболевания. Кстати, анкету донор заполняет каждый раз, когда приходит сдавать кровь.
Следующий этап — прием у терапевта, который решает, может человек сдать кровь или нет. Затем — контрольное обследование. Если все в порядке, дают добро. На все про все уходит примерно час. Долго и не очень удобно? А по-другому никак. От этого зависит как качество крови, так и здоровье пациента, которому она понадобится.
Плазма на карантине
— Мы забираем не только кровь, но и ее компоненты — плазму и тромбоциты, — вводит в курс дела Татьяна Клестова. — С 2007 года в нашей стране цельная кровь не переливается.
Плазма используется при изготовлении лекарственных средств. Сдавать ее можно каждые две недели. Правда, сделать это могут только подготовленные доноры: при ее заготовке у человека перерабатывается до литра крови. А сама процедура длится полтора часа.
— Плазму сдаю уже больше года. Для моего бюджета это значительная прибавка — от 600 тысяч за две дозы, — не скрывает минчанка Елена. — Раньше сдавала только кровь, потом поняла, что способна на большее. Так привыкла, что, если пропущу процедуру пару раз, чувствую себя намного хуже. Пойду ли сдавать кровь бесплатно? Вряд ли...
Плазма хранится при температуре минус 30 оС в течение 90 дней. За этот период она проходит карантин. Если выясняется, что плазма инфицирована, ее утилизируют. Если нет, то в течение трех лет ее можно использовать.
Что касается забора тромбоцитов. РНПЦ — единственное место в нашей стране, где при заготовке на аппарате цитафереза получают лейкодеплецированные тромбоциты. Отсюда они идут в РНПЦ детской онкологии, гематологии и иммунологии, а также РНПЦ «Мать и дитя». Донором может быть только здоровый мужчина, так как в плазме женщин имеются антитела, которые вырабатываются в процессе беременности, родов, в результате абортов, что может повлиять на течение заболевания, при котором используется данный компонент крови. За 70 минут у донора берут 4 дозы.
Плазму и тромбициты нельзя сдавать новичкам. При заборе плазмы у человека берут 600 мл ее, тромбоцитов — 200 мл компонентов крови. Не каждый организм справится с такой нагрузкой. Его нужно подготовить и хотя бы несколько раз сдать кровь.
Риск заражения исключен
А в каких условиях обследуется кровь? Отправляемся в лабораторию серодиагностики инфекционных заболеваний.
— Мы обследуем кровь на гепатиты В и С, вирус иммунодефицита человека (ВИЧ) и сифилис в полностью закрытых аппаратах — аналитических анализаторах, — объясняет Тамара Коржель, заведующая лабораторией. — Лаборант ставит только пробирки в штатив с баркодом на карусель подачи в аппарат, все остальное умная техника делает сама. Вмешательство специалиста в процесс минимально, и это исключает риск заражения крови.
Раньше кровь проверяли вручную, это занимало несколько часов. Теперь на проверку 6 проб одновременно уходит 40 минут. Результат исследования для учета современная техника сразу выводит на монитор компьютера.
Современные технологии в трансфузиологии, в частности в РНПЦ, активно начали внедряться в 2004 году. Это компьютеризация донорства, автоматизация заготовки плазмы и тромбоцитов, разработка интенсивных протоколов иммунизации доноров, ПЦР-диагностика вирусных инфекций донорской крови, HLA-генотипирование, вирусинактивирующие технологии производства препаратов крови.
Безвозмездно сдавать кровь пока не готовы
— Сегодня в Беларуси создан необходимый неснижаемый запас компонентов крови и лекарственных средств из донорской плазмы, — рассказывает Геннадий Хулуп, директор РНПЦ трансфузиологии и медицинских биотехнологий. — Его хватит даже на случай чрезвычайных ситуаций.
Так, в прошлом году было заготовлено 148 тысяч 576 литров компонентов крови. Сдают ее 76 тысяч 32 кадровых донора крови и 10 тысяч 402 кадровых донора плазмы. Почти все они получают денежное вознаграждение. Как в большинстве стран мира. Так, по мнению экспертов ВОЗ, быть не должно. Поэтому Всемирная организация здравоохранения призвала все страны к 2020 году перейти на систему регулярного безвозмездного добровольного донорства крови. Пока это делается в 62 странах.
Готовы ли белорусы сдавать кровь бесплатно?
— Многие и сейчас это делают, — заверил Геннадий Хулуп. — Правда, добровольцев не так много, как хотелось бы. Поэтому руководство Министерства здравоохранения приняло решение пропагандировать и возрождать безвозмездное донорство.
Что для этого делается? В этом году в преддверии Всемирного дня донора крови проводились акции по популяризации безвозмездной сдачи крови. Пример подали министр здравоохранения, все его заместители, работники ведомства, студенты и преподаватели Белорусского государственного медицин-ского университета, сотрудники Мингорисполкома и РНПЦ трансфузиологии и медицинских биотехнологий.
— Министерство здравоохранения предлагает снизить планку почетного донорства для безвозмездных доноров в два раза, — продолжает Геннадий Хулуп. — Сегодня знаком «Почетный донор» награждаются люди, сдавшие не менее 40 донаций крови и не менее 80 донаций плазмы. Для безвозмездного донора это будет 20 и 40 донаций соответственно. Человек сам решит, как ему сдавать кровь: за деньги или бесплатно.
К слову, знаком «Почетный донор Республики Беларусь» с 1995 года по август 2012 года награждены 56 тысяч 118 человек. С августа 2012 года Президентом Беларуси утвержден новый знак отличия Министерства здравоохранения — «Ганаровы донар Рэспублiкi Беларусь», которым уже награждены 1 тысяча 614 человек. Количество переливаний плазмы по Беларуси за 2012 год составило 15,6 на тысячу жителей. Все это помогло спасти 160 000 жизней.
— Еще один момент. Чтобы донор понимал всю серьезность мероприятия, необходимо создать Республиканский регистр доноров крови и ее компонентов, — продолжает Геннадий Хулуп. — Это исключит участие в донорстве лиц из групп риска, обеспечит строгий учет и контроль всех донаций крови, создаст эффективную систему управления запасами ее компонентов. И обеспечит доступность и оперативность в оказании гемотрансфузионной помощи пациентам во всей стране.
Приживется ли эта инициатива в Беларуси? Уверен, что да. За счет милосердия, благородства и патриотизма наших граждан. Поскольку имеется и возмездное, и безвозмездное донорство, то риск снижения количества доноров отсутствует. Нам необходимо объяснять людям важность безвозмездного донорства. Каждый должен понимать, что сегодня он помог кому-то. А завтра, как знать, помощь может пригодиться самому.
Цифры
Сегодня доноры за 450 миллилитров сданной крови получают 438 тысяч рублей, за две дозы плазмы — 614 тысяч рублей, за 200 миллилитров тромбоцитов — 1 миллион 20 тысяч рублей.
Текст: Елена МИСНИК, «Р», фото: Юрий МОЗОЛЕВСКИЙ, «Р»
| Трансфузиолог в Минске Хулуп Геннадий Яковлевич |
Донорство костного мозга и крови. Донорство стволовых клеток в Беларуси. 2200 белорусов отказались быть донорами. Банк плацентарной пуповинной крови. Как стать донором?
«СБ» уже писала об акции Римско–католической церкви в одном из гомельских костелов, где каждый прихожанин прямо в храме может заполнить специальный бланк на согласие стать донором после смерти («Церковь поддержала трансплантологов», номер за 11 февраля).
С юридической точки зрения подобные карточки не имеют никакой силы, ведь в Беларуси и так действует презумпция согласия. Это значит: если человек при жизни не написал отказ, то фактически дал добро. Но такой шаг церкви в первую очередь полезен для родных — они будут знать, какова была его последняя воля.
Между тем цифры говорят сами за себя. С образования единого республиканского регистра прошло чуть больше года, а список наотрез отказавшихся от донорства после смерти уже разросся до 2200 человек. Много это или мало? Как вообще у нас относятся к донорству и какие сложности здесь возникают?
Да, бывает, что родственники ни в какую не соглашаются отдать органы умершего. Но, к счастью, это происходит нечасто, подчеркивает Олег Руммо, руководитель РНПЦ трансплантации органов и тканей, главный внештатный трансплантолог Минздрава.
Кстати, довольно неплохо дела обстоят у нас с родственными пересадками. В большинстве своем люди готовы пожертвовать, например, почкой, чтобы помочь близкому человеку. А если отказываются, то чаще всего ссылаются на плохое здоровье...
Если же вы категорически против того, чтобы после смерти стать донором, достаточно обратиться с заявлением в любое лечебное заведение по месту жительства. Через пару часов данные «отказника» уже будут внесены в единую республиканскую базу. Причем можно даже не объяснять причины.
Ситуации бывали разные: кто–то придерживается религии, которая донорства не приемлет, некоторые не доверяют медикам, а есть и такие, кому просто безразлична судьба других людей.
«Это личное дело каждого, — замечает доктор Руммо. — Я не берусь никого судить».
Потенциальных доноров для сдачи костного мозга и крови у нас пока тоже негусто — только 16 тысяч. А для полноценного функционирования регистра их нужно хотя бы 50 тысяч. Так что чаще всего за помощью приходится обращаться в банки других стран.
По словам Анатолия Усса, руководителя Республиканского центра гематологии и пересадки костного мозга, главного внештатного гематолога Минздрава, у абсолютного большинства больных, которым показана трансплантация костного мозга, альтернативы нет: либо пересадка и жизнь, либо — смерть.
Благодаря новым технологиям сейчас выздоравливают больше половины пациентов.
Само лечение болезней крови с помощью стволовых клеток костного мозга прочно вошло в медицину еще в 1980–х. И сразу встал вопрос о донорах. Выяснилось, что абсолютно идентичны по иммунному статусу только близнецы. А, скажем, у родных брата и сестры вероятность полного совпадения — всего 25 процентов... Источником стволовых клеток, которые спасают жизнь, могут быть костный мозг, кровь или плацентарная пуповинная кровь, замороженная сразу после рождения.
Костный мозг взять довольно непросто: общий наркоз для донора, разрезы — целая мини–операция. И хотя за 20 лет постоянной работы не зафиксировано ни одного случая, чтобы у человека, решившегося на такой шаг, потом возникли какие–то проблемы, сейчас медики ушли от неродственного донорства костного мозга.
Ведь есть процедура почти столь же эффективная, но значительно более щадящая: сдача крови. Добровольца подключают к специальному аппарату — сепаратору, который забирает небольшое количество крови (около 250 мл), выделяет из нее стволовые клетки и возвращает ее обратно в организм.
Сегодня в мировом регистре — более 25 млн. добровольных доноров стволовых кроветворных клеток. Среди европейских стран лидирует Германия, где более 5 млн. доноров.
Да, наши цифры куда скромнее, но мы сильно продвинулись с того момента, когда лет пять назад комитет по здравоохранению Мингорисполкома решил всерьез заняться этим вопросом.
Уже проведена первая трансплантация стволовых клеток именно от белорусского донора, а еще с тремя работа ведется прямо сейчас.
Лечение с помощью трансплантаций такого рода, которое было крайне сложным и затратным первые годы, сейчас в развитых странах стало практически медицинской рутиной.
Хотя это процедура высокотехнологичная и ее может выполнить далеко не каждое специализированное лечебное учреждение и даже не каждая страна.
Например, в Украине вообще не практикуется ни один вид пересадки клеток крови. А на всю огромную Россию самым сложным видом трансплантации — от неродственного донора — занимаются только две клиники.
У нас дело движется, но еще не все гладко. И здесь проблема скорее морально–этическая, чем медицинская.
«Если мы называем себя цивилизованными людьми, то почему же тогда уже 20 лет используем ресурсы доноров Западной Европы и других стран мира? — задается вопросом Анатолий Усс. — Почему до сих пор так мало своих доноров?» Ведь чем больше их будет, тем выше шанс на совпадение, реальнее перспектива спасти чью–то жизнь. Кроме того, при обширном банке такие операции станут в разы дешевле.
Но что говорить, если даже родственники без объяснения причин порой отказываются становиться донором стволовых клеток для брата или сестры...
У нас, как и во всем мире, донорство бесплатное. Оплачиваются лишь проезд, питание и тому подобные мелкие расходы. Для граждан страны сама операция бесплатна, а вот иностранцу стоит немалых денег.
У нас, например, — 105 тысяч евро (для сравнения: в Германии придется заплатить 250 — 300 тысяч). Клиника зарабатывает на этом виде услуг большие деньги. А идут они потом на лекарства белорусам.
Только представьте: за счет одного иностранца могут быть сделаны пересадки троим нашим землякам!
Кроме того, часть вырученных средств пускается на зарплаты высококвалифицированных специалистов: молекулярных биологов, реаниматологов, трансплантологов.
Ежегодно у нас на 10 млн. населения проводится около 200 трансплантаций взрослым и детям. Соотношение — на порядок выше, чем в России. Столько же операций проводится и в Польше.
«Если донора среди родственников и в национальном регистре найти не удается, а показания к трансплантации абсолютные, консилиум выносит заключение и отправляет в Минздрав, чтобы был рассмотрен вопрос об оплате государством поиска за границей», — объясняет Анатолий Леонидович.
К слову, так делают только в высокоразвитых странах. Даже Россия пока не оплачивает поиск донора костного мозга за рубежом.
Ежегодно 5 — 10 белорусов получают такую помощь из бюджета. А некоторые решают проблему за счет личных средств: на поиск донора и доставку его стволовых клеток нужно от 15 до 20 тысяч евро.
Как стать донором стволовых клеток?
Показания для донорства стволовых клеток точно такие же, как и для донорства крови. Более того, все доноры находятся в едином регистре. Поэтому лучший вариант для тех, кто в перспективе хочет поделиться своими стволовыми клетками — быть донором крови.
Для этого можно обратиться в отделения переливания крови 9–й, 5–й клинических больниц, Больницу скорой медицинской помощи, в городской центр трансфузиологии 6–й клинической больницы, в республиканскую либо в областные станции переливания крови.
Нужно только две вещи: подписать форму информированного согласия и сдать небольшую пробирку крови для проведения лабораторных исследований. После всех необходимых анализов человек заносится в компьютерную базу данных. И если появляется пациент с таким же фенотипом, с потенциальным донором связываются и просят приехать, чтобы взять его стволовые клетки из крови.
За это благое дело люди получают 20 базовых величин.
КСТАТИ
Еще в 9–й минской клинической больнице уже несколько лет собирают банк плацентарной пуповинной крови. Это ценный источник стволовых клеток, но проблема в цене. Стоимость одной порции такой крови в десятки раз выше, чем обычной.
Богатые страны пошли по пути создания национальных банков пуповинной крови, где заморожены десятки тысяч образцов для трансплантаций. У нас пока недостаточно ресурсов. Зато есть возможность предложить всем желающим платную услугу по заморозке пуповинной крови ребенка. Заморожено уже более 600 образцов.
Алгоритм следующий. Один из членов семьи заключает с клиникой договор, берет с собой специальный пластиковый пакет, который нужно отвезти в родильное отделение, где сразу после родов акушерка собирает из пуповины кровь. В течение суток ее нужно привезти в больницу, где ее заморозят, а заключившему договор выдадут специальный паспорт–гарантию. Хранится замороженная кровь в жидком азоте при температуре минус 197 градусов и может находиться там многие десятилетия.
Сегодня услуга по заморозке стоит 8 млн. рублей первоначально и еще около 1,3 млн. нужно ежегодно платить за хранение.
Советская Белоруссия №39 (24422). Пятница, 28 февраля 2014 года. Автор публикации: Анна ОСОКИНА



