Прорыв в мировой медицине: в Беларуси больному раком легкого пересадили трахею, выращенную искусственно

Анатолию Хлопкову из Рогачева Гомельской области 65 лет. Более 40 лет он курил. В 2015 году у него обнаружили рак легкого с прорастанием в трахею. Болезнь дала о себе знать на третьей стадии, у Анатолия появилась одышка, ему стало больно глотать. Имена медиков, которые спасли жизнь этому человеку вошли в историю. Три месяца назад в Беларуси провели уникальную онкологическую операцию: протезировали трахею, используя биоклеточные технологии.
Сегодня в Республиканском центре позитронно-эмиссионной томографии в Боровлянах не совсем обычный день.
Медики рассказывают о том, как пока единственному в стране человеку пересадили трахею с помощью тканеинженерного протеза. Некоторые из этапов этого метода уникальны для всего мира, фактически, это прорыв в медицине.
Рассказывает об операции и сам пациент — Анатолий Хлопков. Говорит, что одышка уже перестала мучить. Появляется, когда он поднимается по лестнице, но быстро проходит.
Сейчас он на пенсии. 39 лет работал механиком в дорожном хозяйстве. Работа была связана с укладкой асфальта. Курить бросил два года назад, через год после этого узнал, что у него рак легкого с прорастанием в трахею. Причем стадия заболевания — третья. Четвертая в онкологии — последняя. Обычно в таких случаях человек умирает через месяц-два после постановки диагноза.
Мужчина рассказывает, что до трагической новости флюорографию делал ежегодно, проблем не было.
Директор Республиканского научно-практического центра онкологии и медицинской радиологии имени Н. Н. Александрова Олег Суконко объясняет, что флюорография не выявляет рак на ранних стадиях.
— Для онкологии она — прошедший этап. Только компьютерная томография определит болезнь на ранней стадии, — говорит он.
По словам специалиста, такую томографию для профилактики, если человека ничего не беспокоит, нужно делать раз в три-четыре года.
В центр онкологии и медицинской радиологии Анатолий Хлопков поступил с жалобами на одышку. Прооперировали его три месяца назад. Через две недели после этого выписали. Сейчас болезнь не прогрессирует. Анатолий говорит, что желание жить преодолело страх перед операцией.
К такому прорыву белорусская наука шла пять лет — в течение этого времени велись разработки в рамках специальной госпрограммы, на которую выделили 250 тысяч деноминированных рублей, еще 50 тысяч внес сам Центр онкологии и медицинской радиологии.
— У пациента был рак легкого с прорастанием в трахею. Необходима была операция с удалением трахеи и легкого. Но чем заменить этот участок? — простыми словами объясняет суть операции Олег Суконко.
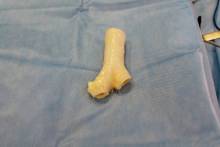
Трахею взяли у умершего человека, очистили ее от клеточных элементов. То есть трахея стала матрицей, универсальной заготовкой.
У больного раком легкого из костного мозга извлекли стволовые клетки и передали в лабораторию. Там матрицу заселили клетками пациента и вырастили искусственную трахею, после чего ее пересадили. И она прижилась.
— Поверьте, с научной точки зрения это в сто раз сложнее, чем пересадить любой орган, в том числе и сердце, — говорит Олег Суконко.
Операция состояла из пяти этапов. Некоторые из них ранее проводили в других странах. Но именно такой комплекс до белорусских медиков не выполнял никто.
Этап реваскуляризации — это ноу-хау наших медиков. Он представляет собой пересадку очищенной трахеи донора в мышцу пациента. В таком случае улучшается питание имплантируемых клеток и меньше шансов получить осложнения после операции. Эту идею предложил доктор медицинских наук, профессор, заведующий хирургическим отделом Республиканского научно-практического центра онкологии и медицинской радиологии имени Н. Н. Александрова Владимир Жарков.
— К такой операции мы готовили несколько человек, — рассказывает он. — Параллельно лежал пациент с рецидивом рака щитовидной железы, который массивно врастал в трахею. На второй день после поступления, когда еще мы не закончили обследование, он умер.
Сегодня в мире трахею протезируют разными способами. Операции проводили в ведущих мировых центрах России, Испании, Бельгии, Англии, США. Но выживаемость таких пациентов на низком уровне. Чаще всего они умирают от пневмонии, так как пересаженная трахея не сокращается и не позволяет отхаркивать мокроту.
Наши медики благодаря уникальному методу верят в хорошие перспективы для своего пациента.
— Уже очевидно, что организм не будет отторгать трахею, она работает. Три месяца — достаточный срок для хирургии, — говорит Олег Суконко. — Но при этом пациента будут наблюдать всю жизнь.
По оценкам профессора Владимира Жаркова, около 30 человек в год в Беларуси со злокачественными опухолями, проросшими в трахею, нуждаются в подобных операциях. Если учесть и другие случаи сужения трахеи, то общее количество нуждающихся может достичь 50 человек.
Сейчас к такой операции подготовлено еще два пациента. Донорские трахеи уже очищают от клеток.
Первый пациент Анатолий Хлопков сегодня находится в центре в Боровлянах на плановом обследовании. На следующей неделе он планирует вернуться в родной Рогачев. Там его ждет семья, в том числе внучка и внук.
— Я благодарен медикам за то, что жив, — говорит он. — Знал, что такую операцию будут проводить впервые, но, выбирая между жизнью и смертью, понял, что вариант у меня один — согласиться на операцию, безукоризненно и безоговорочно.
Наталья Костюкевич, СМИ
| Онколог-хирург в Минске Жарков Владимир Васильевич |
Ноу-хау в лечении острого лимфобластного лейкоза: 27 из 29 пациентов полностью излечились
Американские ученые разработали новый вид иммунотерапии рака, значительно превосходящий по эффективности все имеющиеся виды лечения. В ранних клинических испытаниях новой методики удалось достичь полного излечения пациентов, которые считались безнадежными. Предварительные результаты этих испытаний были представлены 14 февраля 2016 года на ежегодном слете Американской ассоциации содействия развитию науки (AAAS) в Вашингтоне.
Защиту человека от собственных злокачественно перерожденных клеток обеспечивают Т-лимфоциты. Однако в случае развития заболевания иммунный ответ недостаточно силен или продолжителен для устранения опухоли. Исследователи из Центра исследований рака имени Фреда Хатчинсона в Сиэтле нашли способ повысить противоопухолевую активность иммунных клеток.
Для участия в эксперименте они пригласили пациентов с лимфоцитарными опухолями крови (острым лимфобластным лейкозом, неходжкинской лимфомой и хроническим лимфобластным лейкозом), рецидивирующими или устойчивыми к высоким дозам химиотерапии. Из образцов крови больных выделили Т-лимфоциты и с помощью обезвреженного лентивируса встроили в их ДНК ген химерного антигенного рецептора (CAR). Этот рецептор содержит сигнальный домен белка CD28, необходимого для активации и выживания Т-лимфоцитов, поверхностный белок CD3-дзета, селективно связывающийся с рецептором опухолевых клеток CD19, и укороченную форму человеческого эпидермального фактора роста (EGFRt), обладающего иммуностимулирующим и противоопухолевым потенциалом.
Полученные клетки (аутологичные CD19CAR-4-1BB-CD3zeta-EGFRt-экспрессирующие Т-лимфоциты) внутривенно ввели пациентам. Поскольку лимфоциты способны делиться в организме, их назначали однократно с возможностью повторного введения через 21 день при недостаточном эффекте.
Через несколько недель у 27 из 29 пациентов с острым лимфобластным лейкозом анализ костного мозга показал полное отсутствие раковых клеток. 19 из 30 добровольцев с неходжкинской лимфомой полностью или частично излечились. У нескольких пациентов полностью рассосались опухоли килограммовой массы.
Основным осложнением терапии был синдром выброса цитокинов — резкое выделение большого количества иммуномедиаторов в результате быстрого разрушения опухолевых клеток, которое сопровождается лихорадкой, ознобом и снижением артериального давления. В основном он наблюдался у пациентов с наибольшей опухолевой массой при введении высокой дозы модифицированных лимфоцитов. Семи таким больным потребовалась помощь в условиях отделения интенсивной терапии. После коррекции дозы на следующих этапах исследования ни одному пациенту такая помощь не понадобилась.
Ученые продолжают совершенствовать протоколы терапии и ведут разработку нового поколения генноинженерных Т-лимфоцитов, которые, как ожидается, будут проще в получении и безопаснее в применении. Также лаборатория занимается адаптацией новой методики для лечения других злокачественных новообразований, в первую очередь, рака легких и груди.
«Сочетание синтетической биологии, генной терапии и клеточной биологии дает шанс на излечение пациентам с устойчивыми к терапии опухолями и представляет собой новый вид лечения, способный преобразить онкологию», — заявил один из авторов разработки Стэнли Ридделл (Stanley Riddell). Он добавил, что, несмотря на высокую эффективность, иммунотерапия рака не универсальна, и некоторым пациентам потребуются другие виды лечения.
Олег Лищук