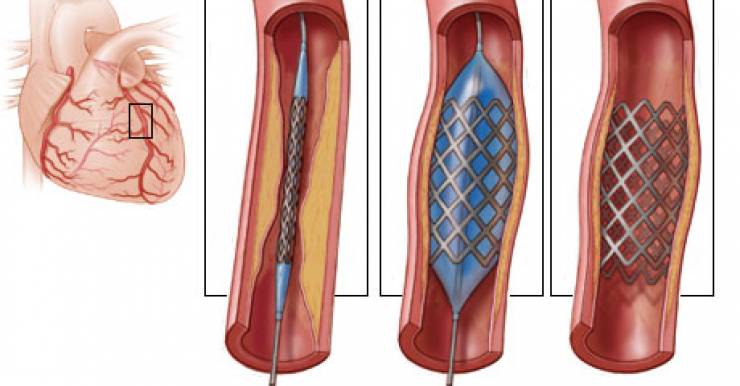
Обходной желудочный анастомоз более опасная операция для тучных пациентов, нежели рукавная резекция или бандажирование, - результаты исследования
Высокий индекс массы тела, как было показано в ряде отдельных исследований ранее, является одним из факторов повышенного риска осложнений и смерти.
Используя клиническую базу данных университета (University HealthSystem Consortium clinical database), было проведено новое исследование по влиянию индекса массы тела на риск внутрибольничной смертности пациентов, которым проведен Лапароскопический обходной желудочный анастомоз, Лапароскопическая рукавная резекция желудка, Бандажирование желудка. О результатах исследования пишут врачи из Флориды (Department of Surgery, University of California, Irvine Medical Center). Анонс публикации с 1 октября доступен на Pubmed.
Истории пациентов отбирались в период с октября 2011 по февраль 2014 года. Результаты были сгруппированы по 3-м ИМТ-группам: 35-49,9, 50-59,9, 60 и более кг/м2. Учитывались: показатель внутрибольничной смертности, серьезные осложнения, длительность пребывания в госпитале, 30-дневный период восстановления, а также расходы.
В этот период были проведены 40 102 баритарические процедуры. Для обходного желудочного анастомоза был зафиксирован всплеск внутрибольничной смертности (0.01 и 0.02 против 0.34%; P < 0.01) и серьезных осложнений (0.93 и 0.99 против 2.62%; P < 0.01) для ИМТ-групп 60 и более кг/м2. Напротив, рукавная резекция желудка и бандажирование желудка не показало связи между ИМТ и показателей внутрибольничной смертности и серьезных осложнений. Стоимость возрастала с ростом ИМТ для любых операций.
Таким образом, заключают ученые, существует непосредственная связь между Индексом массы тела 60 кг/м2 (и выше) и более высокими показателями смертности и серьезных осложнений для пациентов, которым проведен Лапароскопический обходной желудочный анастомоз (Laparoscopic Gastric Bypass), но не для пациентов, которым была проведена Лапароскопическая рукавная резекция желудка (Laparoscopic Sleeve Gastrectomy) или Бандажирование желудка (Gastric Banding).
Эффективные виды бариатрических операций ассоциированы с повышенным риском болезней почек - результаты исследований
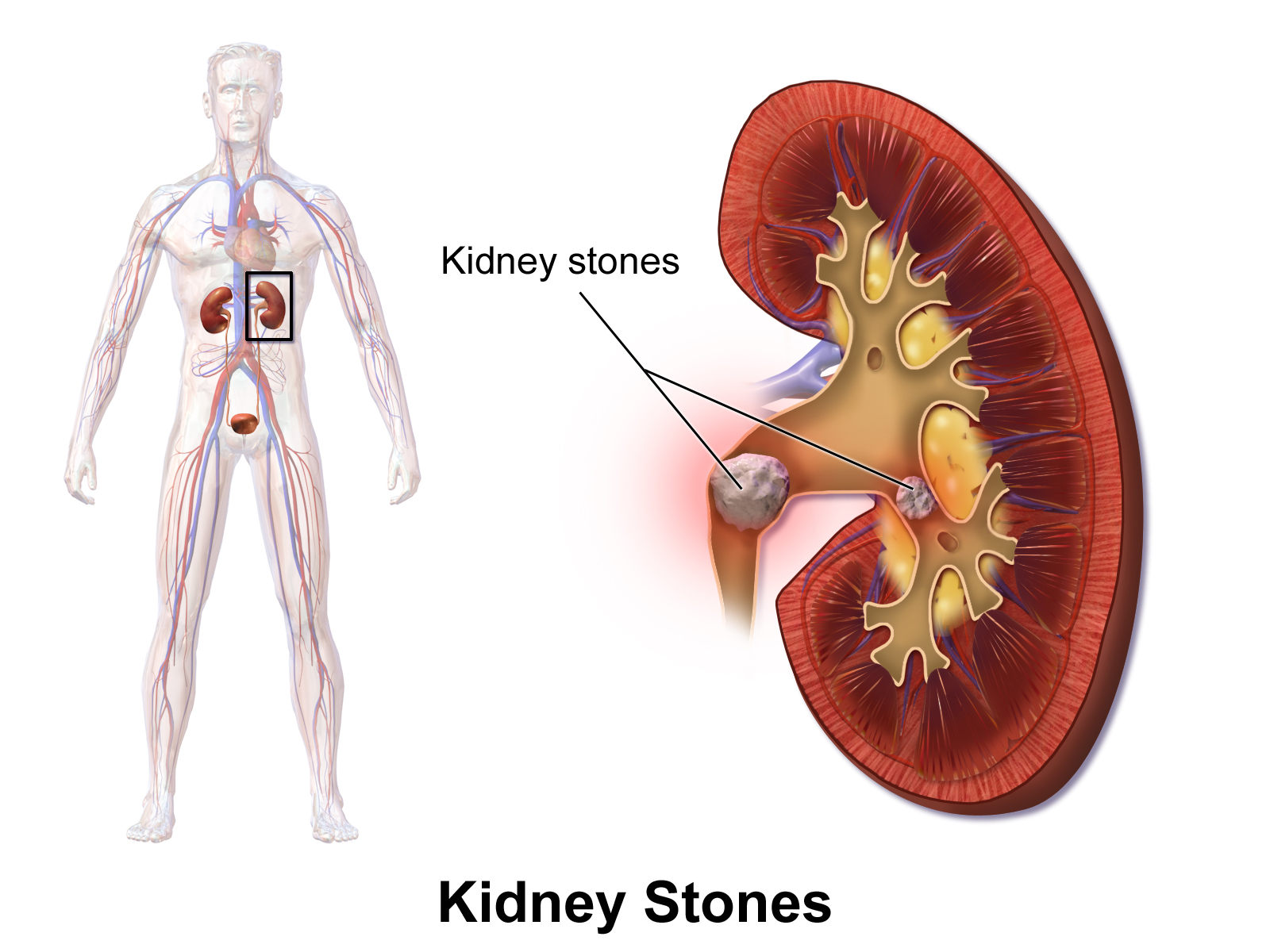
Ожирение, которое является фактором риска развития мочекаменной болезни (МКБ) и хронической болезни почек (ХБП), эффективно лечится бариатрической хирургией. Однако, не было ясно, как влияет операция на риск развития МКБ и ХБП. Чтобы определить это, было проведено сравнение 762 пациентов округа Олмстед в штате Миннесота, перенесших бариатрические вмешательства и такого же количества пациентов, которые не подвергались оперативным вмешательствам.
Большинство прооперированных пациентов перенесли шунтирование желудка по Ру (RYGB; 78%), а остальные - мальабсорптивные (билиопанкреатическое шунтирование с выключением двенадцатиперстной кишки (BPD-DS):14%) или ограничительные (бандажирование желудка или рукавная гастропластика: 7%) хирургические вмешательства.
Средний возраст составил 45 лет, 80% были женщинами. Средний предоперационный индекс массы тела (ИМТ) был 46,7 кг / м2 в обеих группах.
Частота МКБ была одинакова в группе хирургического лечения и контрольной группы в начале исследования, но частота вновь образовавшихся камней достоверно увеличилась в группе хирургического лечения (11,0%) при сравнении с контрольной группой (4,3%) за 6,0 лет наблюдения.
После мальабсорптивных и стандартных операций, относительный риск развития МКБ, скорректированный по коморбидности, достоверно увеличился до 4,15 и 2,13, соответственно, но не достоверно изменился при ограничительных операциях.
Риск развития ХБП достоверно увеличился после мальасорптивных операций (скорректированный относительный риск 1,96).
Таким образом, несмотря на то, что RYGB и мальабсорптивные процедуры более эффективны для снижения веса, эти виды операций ассоциированы с повышенным риском развития МКБ, в то время как мальабсорптивные операции также повышают и риск развития ХБП.