Эффективные виды бариатрических операций ассоциированы с повышенным риском болезней почек - результаты исследований
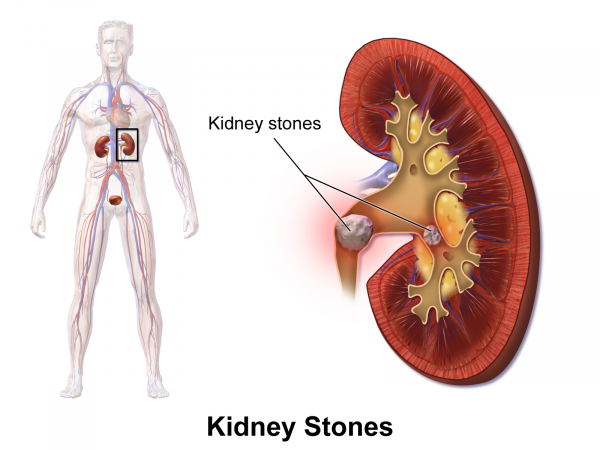
Ожирение, которое является фактором риска развития мочекаменной болезни (МКБ) и хронической болезни почек (ХБП), эффективно лечится бариатрической хирургией. Однако, не было ясно, как влияет операция на риск развития МКБ и ХБП. Чтобы определить это, было проведено сравнение 762 пациентов округа Олмстед в штате Миннесота, перенесших бариатрические вмешательства и такого же количества пациентов, которые не подвергались оперативным вмешательствам.
Большинство прооперированных пациентов перенесли шунтирование желудка по Ру (RYGB; 78%), а остальные - мальабсорптивные (билиопанкреатическое шунтирование с выключением двенадцатиперстной кишки (BPD-DS):14%) или ограничительные (бандажирование желудка или рукавная гастропластика: 7%) хирургические вмешательства.
Средний возраст составил 45 лет, 80% были женщинами. Средний предоперационный индекс массы тела (ИМТ) был 46,7 кг / м2 в обеих группах.
Частота МКБ была одинакова в группе хирургического лечения и контрольной группы в начале исследования, но частота вновь образовавшихся камней достоверно увеличилась в группе хирургического лечения (11,0%) при сравнении с контрольной группой (4,3%) за 6,0 лет наблюдения.
После мальабсорптивных и стандартных операций, относительный риск развития МКБ, скорректированный по коморбидности, достоверно увеличился до 4,15 и 2,13, соответственно, но не достоверно изменился при ограничительных операциях.
Риск развития ХБП достоверно увеличился после мальасорптивных операций (скорректированный относительный риск 1,96).
Таким образом, несмотря на то, что RYGB и мальабсорптивные процедуры более эффективны для снижения веса, эти виды операций ассоциированы с повышенным риском развития МКБ, в то время как мальабсорптивные операции также повышают и риск развития ХБП.
оксалатов), которая развивалась на протяжении 18 месяцев после оперативного лечения.
Предыдущие исследования (Sinha MK, Collazo-Clavell ML, Rule A et al. Hyperoxaluric nephrolithiasis is a complication of Roux-en-Y gastric bypass surgery. Kidney Int 2007; 72: 100–107. и др.) также показали, что у пациентов, которым были выполнены определенные бариатрические операции, были выявлены гипероксалурия и повышенный риск МКБ. Причем, среднее время образования камня с момента операции составило 1,8 года. Причиной камнеобразования является кишечная гипероксалурия в сочетании с нарушением всасывания жиров.
Применение будесонида через небулайзер снижает частоту госпитализации детей с острой тяжёлой бронхиальной астмой
Новости аллергологии. Ингаляционные глюкокортикоиды, которые являются эффективной поддерживающей терапией хронической бронхиальной астмы, также предлагается использовать в высоких дозах при лечении острой бронхиальной астмы.
Проведено двойное слепое, рандомизированное, плацебо контролируемое исследование с участием детей в возрасте от 2 до 12 лет с умеренной или тяжёлой острой бронхиальной астмой, определяемой как 5-15 баллов по клинической шкале, где 15 - это самая тяжёлая бронхиальная астма.
Авторы провели исследование с целью сравнения испытуемых, которым добавили будесонид 1500 мкг или плацебо к стандартному лечению острой бронхиальной астмы, включавшее сальбутамол, ипратропия бромид и одну дозу преднизолона 2 мг/кг, назначенного в начале лечения. Результаты исследования были опубликованы в журнале "Chest".
Основным исходом была частота госпитализации в течение 4 часов. Было оценено 906 случаев обращений в отделение экстренной медицинской помощи с умеренной или тяжёлой острой бронхиальной астмой. Госпитализация проведена в семидесяти пяти из 458 случаев в группе будесонида в сравнении с 82/448 (18,3%) в группе плацебо. Тем не менее, среди случаев с высоким исходным клиническим баллом (не более 13), значительно меньше детей госпитализировали в группе будесонида 27/76 (35,5%), чем в группе плацебо 39/73 (53,4%).
Таким образом, применение будесонида через небулайзер, в целом, не привело к снижению частоты госпитализации детей с острой бронхиальной астмой.
Однако он может снизить частоту госпитализации детей с острой тяжёлой бронхиальной астмой.